Du er her
Medfølelse for spiseforstyrrelser
Pasienter med spiseforstyrrelser kjenner ofte på skam og selvkritikk, og mange har problemer med følelsesregulering. Medfølelsesfokusert terapi tilpasset spiseforstyrrelser (CFT-E) er en ny og lovende behandlingsform for nettopp disse problemstillingene.
MEDFØLELSESFOKUSERT TERAPI (eng. Compassion-focused therapy; CFT) er en integrativ, transdiagnostisk behandlingsmodell med utgangspunkt i blant annet evolusjonsteori, nevrovitenskap og tilknytningsteori. Sentralt i modellen er utvikling av en medfølende holdning overfor seg selv og andre, samt regulering av følelser (Gilbert, 2009). Det psykologiske begrepet ‘medfølelse’ omfatter disse egenskapene eller holdningene: vishet, styrke, varme og aksept. Medfølelse er på samme tid en affekt, en tanke, en motivasjon og en handling. Begrepet kan oppsummeres som evnen til «å være oppmerksom på og motivert til å prøve å redusere lidelse samt øke velbehag» (Goetz, Keltner & Simon-Thomas, 2010, s.2).
CFT ble utviklet etter oppdagelsen av at noen pasienter, spesielt de med mye skam og selvkritikk, ikke responderte tilfredsstillende på intervensjoner, som for eksempel kognitiv restrukturering. De forsto logikken bak teknikkene, men klarte ikke å føle annerledes grunnet redusert tilgang på affektive systemer. Derfor retter CFT seg eksplisitt mot følelsesreguleringssystemet med formålet å minske skam og selvkritikk, og derigjennom redusere psykiatriske symptomer (Gilbert, 2009). CFT har blitt anvendt som tilnærming for en rekke psykologiske lidelser, inklusive schizofreni, depresjon, post-traumatisk stresslidelse (PTSD), angst og spiseforstyrrelser (Beaumont, Galpin, & Jenkins, 2012; Goss & Allan, 2010; Lucre & Corten, 2012). Foreløpige resultater viser bedre effekt enn ingen behandling og tilsvarende effekt som «treatment as usual» (Leaviss & Uttley, 2014). CFT er en relativt ny tilnærming, og forskningsresultatene er inntil videre begrenset.
CFT er blitt tilpasset spiseforstyrrelser under forkortelsen CFT-E (Goss & Allan, 2010) og blir nå prøvd ut for inneliggende pasienter og evaluert via to forskningsprosjekter. Vi ønsker derfor å gi en kort innføring i CFT-E som et lovende behandlingsalternativ for spiseforstyrrelser, med forbehold om at mer forskning må til for å klargjøre modellens langsiktige effekt.
Hvorfor CFT-E?
Kognitiv terapi ved spiseforstyrrelser, forkortet CBT-E (Fairburn, 2008), har over noen tid vært gullstandarden i behandling av spiseforstyrrelser, og betraktes som førstevalget (f.eks. Murphy, Straebler, Cooper, & Fairburn, 2010; NICE, 2004). Av pasienter med spiseforstyrrelser er det imidlertid 50 prosent som ikke responderer på denne behandlingen, og de med traumer i barndommen har blitt identifisert som en slik subgruppe (Statens Helsetilsyn, 2000). Studier av bakgrunnshistorier til pasienter med spiseforstyrrelser viser en betydelig andel av emosjonelt, fysisk og seksuelt misbruk (f.eks. Backholm, Isomaa & Birgegård, 2013; Brewerton, 2007). Komorbide tilstander som depresjon, PTSD, dissosiasjon og rusmisbruk er vanlig, og drop-out og tilbakefall er dramatisk høyere hos de med en traumatisk bakgrunn sammenlignet med de uten (Mahon, Bradley, Winston, Harvey & Palmer 2001). Vår egen studie viste at spiseforstyrrelsespasienter med seksuelle overgrep i barndommen og unnvikende personlighetsforstyrrelse hadde en dårligere prognose og et lengre sykdomsforløp enn dem som ikke oppviste slik tilleggsproblematikk (Vrabel, Hoffart, Ro, Martinsen & Rosenvinge, 2010). Pasienter med spiseforstyrrelser og traumehistorier har lav responsrate for standard behandling, høyt symptomtrykk og høy tilbakefallsrate, og det blir viktig å spørre hvordan vi kan forbedre behandlingen for denne svært behandlingstrengende pasientgruppen (f.eks. Kazdin, 2011).
Skam og selvkritikk forekommer ofte ved spiseforstyrrelser, og betraktes som viktige transdiagnostiske prosesser for både utvikling og vedlikehold av lidelsen (Barrow, 2007; Ferreira, Pinto-Gouveia & Duarte, 2013). Færre medfølende tanker og handlinger samt mer frykt for ulike medfølende uttrykk fra andre henger dessuten sammen med mer skam og mer spiseforstyrrelsepatologi (Kelly, Carter, Zuroff & Borairi, 2013). Skam har også vist seg å være en vedlikeholdende faktor i PTSD (Øktedalen, 2015). På bakgrunn av dette er det rimelig å tenke at CFT-E, som er spesifikt rettet mot akkurat disse problemstillingene, kan være effektiv ved spiseforstyrrelser. CFT-E kan også være effektiv mot noen av de vanlige komorbide tilstandene, for eksempel senskader etter oppveksttraumer, som vi med de eksisterende behandlingsformene ikke klarer å behandle på en tilfredsstillende måte.
Hva er CFT-E?
CFT-E tar utgangspunkt i at opplevelser av både indre og ytre trusler aktiverer vårt medfødte trusselsystem, og at vi instinktivt søker beskyttelse for å sikre vår egen og i forlengelsen også artens overlevelse («better safe than sorry»). Høye nivåer av skam og selvkritikk har ofte sin grobunn i vanskelige oppvekstvillkår, som fysisk og psykisk mishandling, neglekt eller mangel på kjærlighet. Mangelen på omsorg i tidlige relasjoner fører til at man får vansker med å være vennlig, trøstende og medfølende med seg selv når trusselsystemet blir aktivert, hvilket det også naturlig nok oftere blir hos personer med mye skam og selvkritikk (Gilbert, 2010). Dette betyr at mens noen lærer måter å berolige seg selv, opplever andre i stedet mer frykt, ensomhet og utsatthet ved opplevelser av trusler. Det er altså ikke kun nærvær av det som oppleves som truende, men også fravær av det som kan fungere trygghetsskapende, som kan aktivere ytterligere frykt og utrygghet i mennesker. Selvkritikk betraktes som en sikkerhetsstrategi for å håndtere skam, da det fra et overlevelsesperspektiv er mer risikabelt for et barn å finne feil hos tilknytningspersonen enn hos seg selv; barnet er helt avhengig av omsorgspersonen, men ikke omvendt. I CFT-E ønsker vi å aktivere indre opplevelser av trygghet ved å eksponere for opplevelser av medfølelse ved hjelp av for eksempel den terapeutiske relasjonen og ferdighetstrening (Andersson & Viotti, 2013).
For å illustrere dette på en enkel måte deler modellen i figur 1 inn følelsesregulering i tre delsystemer. Trusselsystemet (rød) handler om å oppdage trusler for å oppnå beskyttelse og trygghet. Utforskingssystemet (blå) har fokus på vitalitet og oppnåelse, og henger sammen med engasjement og «driv», mens trygghetssystemet (grønn) omfatter ro, tilfredshet og det å nærme seg andre.
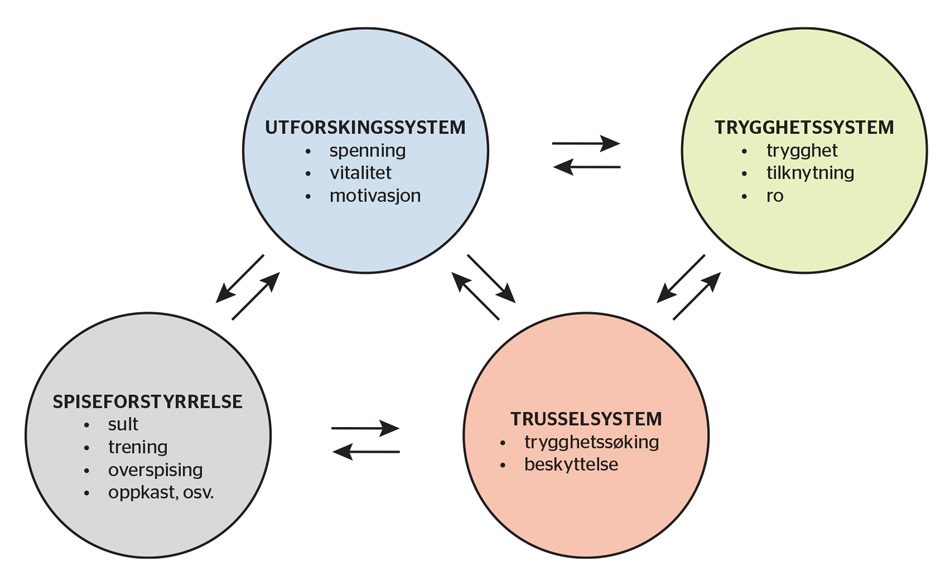
FIGUR 1. Tresirkelmodellen for spiseforstyrrelser (etter Goss & Allan, 2010).
Ifølge modellen er balanse mellom systemene en forutsetning for å fungere godt: Når vi over tid opplever et altfor aktivt trusselsystem eller lite/ingen tilgang på trygghet og tilknytning, blokkeres evnen til å aktivt være del av gjensidige medfølende relasjoner, og i forlengelsen også evnen til selvomsorg og selvregulering. Spiseforstyrrelsen fungerer i stedet regulerende og som en falsk trygghet, det vil si som et substitutt for manglende tilgang på trygghetssystemet. I CFT-E ønsker man å bryte den negative sirkelen via oppbygging av ferdigheter til selvregulering slik at balansen i systemet blir gjenopprettet. På den måten øker tilgangen på trygghetssystemet, og spiseforstyrrelsen, som en kortsiktig måte å regulere et overaktivt trusselsystem på, blir overflødig (Goss & Allan, 2010).
Et annet sentralt fundament i CFT-E er inndelingen i en gammel og en ny hjernestruktur som har utviklet seg under ulike evolusjonære stadier for å tjene ulike formål: De to kommuniserer ikke alltid med hverandre på en gunstig måte, og er derfor ikke alltid enkle å håndtere. En viktig del i CFT-E er derfor psykoedukasjon rundt hjernens funksjoner, med det formål å oppnå økt forståelse for egen fungering og økt innsikt i at vi ikke kan ha full kontroll over hjernen («det er ikke min feil»), samtidig som vi anerkjenner et ansvar for de aspekter som vi ønsker å forbedre (Gilbert, 2010).
Hvordan CFT-E?
CFT-E for inneliggende pasienter på Modum Bad bygger i praksis på regelmessig spising parallelt med psykologisk endring i form av økt medfølelse for seg selv og andre samt bedret evne til følelsesregulering. En innledende kasusformulering kartlegger utløsende og vedlikeholdende faktorer, og skiller mellom tilsiktede og utilsiktede konsekvenser av lidelsen. Dette for å fremme en forståelse av symptomene som funksjonelle på kort sikt, samtidig som de har negative konsekvenser over tid. Kasusformuleringen er ofte en første skamreduksjon i prosessen mot økt medfølelse med seg selv, som er en rød tråd i behandlingsforløpet. Individualterapien har fokus på eventuelle blokkeringer mot medfølelse samt andre individuelle problemstillinger som kommer opp parallelt med at spiseforstyrret atferd ikke lenger blir tatt i bruk som en reguleringsmetode. Gruppeterapien fokuserer primært på psykoedukasjon sammen med et relasjonelt fokus på utveksling av medfølelse i tanke, følelse og handling mellom deltakerne. I forlengelsen er det hensiktsmessig om opplevelsene generaliseres, med økt tilgang på støtte fra eget sosiale nettverk i den grad det er mulig.
En annen sentral komponent i CFT-E som også foregår i gruppeformat, er ferdighetstreningen, Compassionate Mind Training (CMT). CMT har likheter med mindfulness med fokus på pust og tilstedeværelse, men består i tillegg av visualiseringsøvelser. Ved visualisering aktiveres de samme områdene i hjernen som ville blitt aktivert hvis det samme scenarioet skjedde i virkeligheten, og på den måten skal øvelsene (pust, tilstedeværelse, visualisering) fremme selvomsorg samt operere som motgift mot følelser (f.eks. skam) som bidrar til aktivering av trusselsystemet. Det kan dreie seg om at man i fantasien konstruerer et trygt sted, eller en trygg person, og ser for seg at man utveksler medfølelse. Slik er det tenkt at øvelsene skal bidra til en gradvis framvekst av fysiske fornemmelser, følelser eller andre erfaringer som assosieres med trygghetssystemet (Gilbert, 2010).
Konklusjon
CFT-E er en nylig utviklet behandlingsform for spiseforstyrrelser som er rettet mot å bedre evnen til følelsesregulering og redusere skam, selvkritikk og psykiatriske symptomer gjennom kognitiv, følelsesmessig og atferdsmessig utøving av medfølelse. CFT-E blir nå prøvd ut ved Modum Bad med formål å forbedre behandlingen for de pasienter som de eksisterende behandlingsformene frem til nå ikke klarer å favne, for eksempel de med komorbide barndomstraumer. Det er dog fortsatt ikke klarlagt om behandlingen fungerer for denne pasientgruppen, som i utgangspunkt har utfordringer med følelsesregulering og relasjoner til andre. Effekten av modellen blir derfor nå evaluert gjennom to forskningsprosjekter. Med bakgrunn i den totale psykologiske og økonomiske byrden for pasienter med spiseforstyrrelser er det svært viktig at behandlere er oppdatert på kunnskapsbasert behandling av sykdommen.
Andersson, C., & Viotti, S. (2013). Compassion-fokuserad terapi. Stockholm: Natur & Kultur.
Backholm, K., Isomaa, R., & Birgergård, A. (2013). The prevalence and impact of trauma history in eating disorder patients. European Journal of Psychotraumatology, 4,1–8.
Barrow, A. (2007). Shame, self-criticism, and self-compassion in eating disorders. [Doktorgradsavhandling]. University of Leicester, Leicester, United Kingdom.
Beaumont, E., Galpin, A., & Jenkins, P. (2012). ‘Being kinder to myself’: a prospective comparative study, exploring post-trauma therapy outcome measures, for two groups of clients, receiving either Cognitive Behaviour therapy or Cognitive Behaviour Therapy and Compassionate Mind Training. Counselling Psychology Review, 27, 31–43.
Brewerton T.D. (2007). Eating disorders, trauma, and comorbidity: focus on PTSD. Eating disorders, 15(4), 285–304.
Fairburn, C. (2008). Cognitive Behaviour Therapy and Eating Disorders. New York: Guildford Press.
Ferreira, C., Pinto-Gouveia, J., & Duarte, C. (2013). Self-compassion in the face of shame and body image dissatisfaction: Implications for eating disorders. Eating behaviors.
Gilbert P. (2010). Compassion-focused Therapy. London & New York: Routledge.
Gilbert, P. (2009). Introducing compassion-focused therapy. Advances in Psychiatric Treatment, 15, 199–208.
Goetz, L.J,. Keltner, D., & Simon-Thomas, E. (2010). Compassion: an Evolutionary Analysis and Empirical Review. Psychological Bulletin. Vol. 136, 3, 351–374.
Goss, K. & Allan, S. (2010) Compassion focused therapy for eating disorders. International Journal of Cognitive Therapy 3, 141–158.
Kazdin, A.E. (2011). Single case research design (2nd ed.). New York: Oxford University Press.
Kelly, A.C., Carter, J.C., Zuroff, D.C., & Borairi, S. (2013). Self-compassion and fear of self- compassion interact to predict response to eating disorders treatment: a preliminary investigation. Psychotherapy Research, 23, 252–264.
Leaviss, J., & Uttley, L. (2015) Psychotherapeutic benefits of compassion-focused therapy: an early systematic review. Psychological Medicine, 45(5), 927–945.
Lucre, K.M. & Corten, N. (2012). An exploration of group compassion-focused therapy for personality disorders. Psychology and Psychotherapy: Theory, Research and Practice, 86, 387–400.
Mahon J., Bradley S.N., Harvey P.K., Winston A.P., Palmer R.L. (2001). Childhood trauma has dose-effect relationship with dropping out from psychotherapeutic treatment for bulimia nervosa: a replication. The International journal of eating disorders, 30(2), 138–148.
Murphy, R., Straebler, S., Cooper, Z., & Fairburn, C. (2010). Cognitive Behavioral Therapy for eating disorders. Psychiatric Clinics of North America. 33(3), 611–627.
NCCMH (2004). Eating Disorders: Core Interventions in the Treatment and Management of Anorexia Nervosa, Bulimia Nervosa and Related Eating Disorders. Leicester and London: The British Psychological Society and the Royal College of Psychiatrists.
Statens helsetilsyn (2000). Alvorlige spiseforstyrrelser. Retningslinjer for behandling i spesialisthelsetjenesten. Utredningsserie 7. Oslo.
Vrabel, K.R., Hoffart, A., Ro, O., Martinsen E.W., & Rosenvinge, J.H. (2010). Co-occurrence of avoidant personality disorders and child sexual abuse predicts poor outcome in long-standing eating disorder. Journal of Abnormal Psychology, 119(3), 623–629.
Øktedalen, T. (2015). Are trauma-related shame and guilt part of the PTSD construct? [Doktorgradsavhandling]. Universitetet i Oslo.


Kommenter denne artikkelen