Implementering i psykisk helsevern for voksne – en studie av klima, ledelse og organisasjonsstrategier
Karin Bugge Vatne1, Nadina Peters2 & Karina Egeland2
1 Lovisenberg Diakonale Sykehus AS, Nic Waals Institutt
2 Nasjonalt kunnskapssenter om vold og traumatisk stress
Målet med studien er å undersøke hvordan ansatte ved norske poliklinikker i psykisk helsevern for voksne opplever implementeringsklima for implementering av kunnskapsbaserte metoder for traumebehandling. Ansatte ved 16 poliklinikker ved distriktspsykiatriske sentre (DPS) svarte på spørreskjema om implementeringsklima mens implementering av kunnskapsbasert traumebehandling pågikk. Deretter ble poliklinikkenes strategiplaner for vedlikehold gjennomgått for å se etter sammenhenger mellom strategier og opplevd implementeringsklima. Resultatene viste totalt implementeringsklima på moderat nivå. Terapeutene skåret høyere på dimensjonene fokus og anerkjennelse og lavere på dimensjonene opplæringsstøtte, eksisterende støtte, bruk av data og integrasjon. Det var signifikante forskjeller mellom lederskårer og terapeutskårer på noen områder. Vedlikeholdsplanene viste mange strategier knyttet til støtte, men det kan være nødvendig å se på andre strategier for å sikre at terapeuter får gjennomført det som er planlagt. Klinikkene har stor variasjon i hvordan de vil integrere implementeringsarbeidet i klinikkens ordinære drift. De kan med fordel spesifisere mer spesifikke målsettinger med implementeringen for å bedre anvende etablerte systemer og praksiser for å sikre vedlikehold og likeverdig pasientbehandling. Bedre tilgang til data vil kunne understøtte dette arbeidet.
Nøkkelord: implementeringsklima, kunnskapsbasert praksis, implementeringsstrategier
Implementation in adult mental health care: Climate, leadership and organisational strategies
The study investigates how therapists working in mental health care for adults experience the implementation climate for the implementation of evidence-based trauma treatment. Therapists at 16 outpatient clinics responded to a questionnaire on implementation climate during the implementation of evidence-based trauma treatment. Subsequently, the outpatient clinics’ strategy plans for sustainment were reviewed to look for connections between strategies and perceived implementation climate. The results showed an overall implementation climate at a moderate level. The therapists scored higher on the dimensions focus and recognition and lower on the dimensions educational support, existing support, use of data and integration. There were significant differences between manager scores and therapist scores in some areas. The sustainment plans showed many strategies related to support, but it may be necessary to look at other strategies to ensure that therapists are able to carry through what is planned. The clinics vary greatly in how they integrate the implementation work into their ordinary operations. It would be beneficial for them to define more specific objectives for the implementation in order to make better use of established procedures and practices to ensure sustainment and equal patient treatment. Better access to data can support this work.
Keywords: implementation climate, evidence-based practice, implementation strategies
Nasjonalt kunnskapssenter om vold og traumatisk stress (NKVTS) har siden 2018 hatt i årlig oppdrag fra Helsedirektoratet å bistå poliklinikker i psykisk helsevern for voksne (DPS) i implementering av kunnskapsbaserte metoder for traumebehandling. Oppdraget er prosjektbasert og benytter implementeringsprogrammet Leadership and Organizational Change for Implementation (LOCI) (Egeland et al., 2019). Prosjektet Implementering av kunnskapsbasert traumebehandling med LOCI (LOCI Norge-prosjektet) omfatter opplæring i utredning og diagnostikk av posttraumatisk stresslidelse (PTSD), samt opplæring og veiledning i to kunnskapsbaserte metoder: Eye Movement Desensitization and Reprocessing (EMDR) (Laliotis & Shapiro, 2022) og kognitiv terapi for PTSD (CT-PTSD) (Ehlers & Clark, 2000). Målet er å bidra til høy kompetanse på traumebehandling i spesialisthelsetjenesten. I tillegg må metodebruken settes i system slik at alle pasienter som kan ha nytte av behandlingen, får tilbud om den, og ikke minst at praksisen opprettholdes og vedvarer over tid.
Implementering påvirkes av mange forhold, herunder to sentrale faktorer (Klein & Sorra, 1996). Den ene er såkalt innovation-values fit, som handler om hvorvidt de involverte vurderer det som skal implementeres, som forenlig med egne sentrale verdier. I denne sammenhengen vil det si hvorvidt en metode oppfattes av behandlere som egnet og riktig for pasientgruppen og klinikken. Terapeuters oppfatning av metodene CT-PTSD og EMDR er undersøkt og er funnet å ha høy aksept (Skar et al., 2022; Egeland et al, 2023). Den andre sentrale faktoren er implementeringsklima (Klein & Sorra, 1996), som omhandler de ansattes oppfatninger av ulike forhold og betingelser i organisasjonen som er relevante for implementeringen, altså kontekstuelle faktorer. I arbeidet med å støtte DPS-ene med implementeringen av traumebehandling har det derfor vært sentralt for LOCI Norge-prosjektet å fokusere på implementeringsklima og hvordan organisasjonene best kan styrke dette (Egeland et al., 2019).
Implementeringsklima
Implementeringsklima handler overordnet om hva ansatte oppfatter at organisasjonen og dens ledelse verdsetter og støtter. Ved innføring av nye metoder defineres begrepet som i hvilken grad ansatte oppfatter at bruk av den nye metoden er forventet, støttet og belønnet i organisasjonen (Klein & Sorra, 1996). Begrepet er beslektet med organisasjonsklima generelt, men skiller seg ved å ha et spesifikt strategisk fokus (Weiner et al., 2011). Begrepet omfatter strategier (tiltak, praksiser og prosedyrer) en organisasjon har eller kan iverksette for å understøtte ansattes motivasjon for og anledning til å ta i bruk en ny metode. Dette kan være å sørge for opplæring av høy kvalitet, gjøre grep for å sikre at ansatte har tid til å lære seg metoden, og at de har de riktige pasientene å jobbe med, og å gi ulike former for insentiver eller anerkjennelse. I praksis betyr det alt man gjør i en organisasjon som bidrar til at en metode tas i bruk på en god måte. Implementeringsklima er et mangefasettert begrep på tvers av nivåer i organisasjonen. Begrepet tar høyde for at organisasjoner er komplekse sosiale systemer hvor ulike faktorer eller forhold kan samvirke og påvirke hverandre. Dette innebærer at ulike strategier kan lede til samme ønskede resultat, og at det slik sett ikke er en rettlinjet sammenheng mellom spesifikke strategier og implementeringsutfall (Weiner et al., 2011). Videre antas det at selv om det generelt sett er positivt å ha en viss bredde i implementeringsstrategier, kan noen strategier av høy kvalitet kompensere for mangel på eller lav kvalitet på andre strategier (Weiner et al., 2011). Implementeringsklima er vist å ha sammenheng med implementeringsutfall (Egeland et al., 2023; Williams et al., 2022), altså omfanget av og kvaliteten på metodebruken.
Begrepet implementeringsklima har over tid blitt bearbeidet teoretisk og empirisk, også gjennom konkretisering i form av faktorer eller dimensjoner, og er et viktig fundament for mange av de modellene og programmene som er blitt utviklet med tanke på implementering (Ehrhart et al., 2014; Thayer et al., 2022). Kartleggingsverktøy er utviklet for å kunne måle implementeringsklima til bruk i praktisk implementeringsarbeid og forskning.
Implementeringsklima og ledelse
Ledere har en avgjørende rolle i utformingen av en organisasjon. Betydningen av ledelse i implementeringsprosesser er godt dokumentert (Birken et al., 2018; Meza et al., 2021; Reichenpfader, 2015), og ledelse er funnet å ha sammenheng med implementeringsklima (Egeland et al., 2023; Williams et al., 2022). Fagfeltet er sentrert rundt noen nøkkeltemaer: betydningen av god ledelse generelt, hvilke type handlinger og lederatferd som er sentrale i implementeringsprosesser (implementeringsledelse), og betydningen av leadership alignment, altså i hvor stor grad ledere på ulike nivåer er samkjørte i oppfatning, fokus og strategi (O’Reilly et al., 2010; Aarons et al., 2014).
LOCI Norges arbeid i DPS
Implementeringsprogrammet LOCI er utviklet spesifikt for implementering av kunnskapsbaserte metoder innen psykisk helse (Egeland et al., 2019; Aarons et al., 2015). Programmet har en varighet på 9–12 måneder. En hovedkomponent i programmet er lederopplæring og veiledning. Lederne som inkluderes, er poliklinikkledere med personalansvar for behandlerne (LOCI-ledere) samt overordnede ledere (ofte DPS-ledere). Programmet omfatter fire samlinger (fem dager til sammen) for LOCI-lederne og inneholder opplæring i transformasjonsledelse (Bass & Avolio, 1990), implementeringsledelse (Aarons et al., 2014) og implementeringsklima (Ehrhart et al., 2014; Weiner et al., 2011), samt gruppearbeid og selvstendig arbeid med disse temaene. Mellom samlingene møtes lederne til ukentlig veiledning med implementeringsveiledere fra NKVTS.
Lederoppfølgingen er datadrevet. Det gjøres kartlegginger av både ledelse og implementeringsklima på hver poliklinikk via spørreskjemaer i forkant av ledersamlingene (fire ganger). Basert på disse kartleggingene utarbeider lederne en lederutviklingsplan i samarbeid med implementeringsveileder.
En annen hovedkomponent for å styrke implementeringsklimaet er arbeid med organisasjonsstrategier (Aarons et al., 2015). Dette arbeidet gjøres i møter med hver enkelt poliklinikk, kalt strategimøter. Her deltar LOCI-lederne, overordnede leder(e) og implementeringsveilederne. I tillegg blir poliklinikkene oppfordret til å invitere med andre som kan ha viktige bidrag, slik som behandlere, teamledere, FoU-rådgivere, kvalitetsrådgivere og andre. Strategimøtene avholdes i etterkant av hver ledersamling, til sammen fire ganger. Møtene starter med en tilbakemelding fra kartleggingen av implementeringsklima. På bakgrunn av kartleggingen utvikles en strategiplan som inneholder de spesifikke målene poliklinikkene har satt seg for å styrke klimaet, konkretisering av handlinger/tiltak knyttet til hver målsetting, samt hvem som har ansvaret for handlingene. Det siste strategimøtet oppsummeres i en vedlikeholdsplan som i likhet med strategiplanene inneholder konkrete handlingsplaner og ansvarsområder.
Kartleggingene og strategi-/vedlikeholdsplanene er viktige for å spisse strategier for utvikling av klima i samarbeid med poliklinikkene. Samtidig representerer målingene og vedlikeholdsplanene en kilde til informasjon om klima for implementering. Etter å ha fulgt klinikkene tett i en periode på ni måneder ble vi nysgjerrige på om arbeidet med implementeringsklima kan si oss noe om de implementeringsutfordringene klinikkene står overfor i norske helsetjenester, og vi ble opptatt av følgende problemstillinger:
1. Basert på målingene av implementeringsklimaet – hvordan ser klimaet ut i poliklinikkene og blant de dimensjonene som utgjør implementeringsklima? Er det forskjeller av betydning?
Etter å ha undersøkt dette ble vi videre nysgjerrige på følgende:
2. Kan vi forstå mer av bakgrunnen for skåringene på implementeringsklima ut fra vedlikeholdsplanene de enkelte klinikkene utarbeidet etter ni måneders implementering?
Metode
Deltakere og prosedyre
Seksten poliklinikker deltok i en ni måneders implementering av kunnskapsbasert traumebehandling i perioden 2022–2023. Alle var del av offentlig psykisk helsevern, med unntak av en privatdrevet poliklinikk med avtale med helseforetak. Foruten allmennpoliklinikker deltok en ruspoliklinikk og en psykosepoliklinikk. Poliklinikkene varierte i størrelse fra ni til 33 behandlere (gjennomsnitt 21), og tilhørte tre regionale helseforetak.
Implementeringsveilederne, herunder forfatterne, fungerte som fasilitatorer. De hadde rollen som både kursholdere, veiledere og deltakere i strategimøtene og var aktive deltakere i alle deler av implementeringen, også i å utarbeide vedlikeholdsplanene. Implementeringsveilederne ledet drøftingene av strategier, oppsummerte drøftingene med tanke på hvordan de kunne konkretiseres i handlinger, tok sikte på å stimulere og legge til rette for idémangfold, og foreslo strategier i dialog med klinikkenes representanter.
Datainnsamling av implementeringsklima
For å kartlegge implementeringsklima i deltakende klinikker (problemstilling 1) ble spørreskjema sendt ut på e-post til alle ledere og terapeuter i de 16 deltakende klinikkene tre, seks og ni måneder inn i LOCI-oppfølgingen. Av 338 terapeuter svarte 214 (63 %) på spørreskjemaet på tidspunkt 1, 152 (45 %) på tidspunkt 2 og 128 (38 %) på tidspunkt 3. Av 16 LOCI-ledere svarte 15 på tidspunkt 1, 13 på tidspunkt 2 og 10 på tidspunkt 3. Fire overordnede ledere hadde ansvar for to LOCI-ledere, og svarte følgelig på implementeringsklima for to poliklinikker. Av 16 overordnede ledersvar (ett svar per LOCI-leder) ble 16 mottatt på tidspunkt 1, 12 på tidspunkt 2 og 15 på tidspunkt 3.
Analyse av implementeringsklima
Implementation Climate Scale (ICS) (Ehrhart et al., 2014; Peters et al., 2022; Thayer et al., 2022) består av 24 utsagn fordelt på åtte dimensjoner, der gjennomsnittet av skårene representerer målet på generelt implementeringsklima. De åtte dimensjonene, med et eksempel på utsagn for hver dimensjon, er: fokus – «Implementeringen er ansett som et hovedmål og blir prioritert i tjenesten», støtte til opplæring – «Tjenesten tilbyr kurs, arbeidsgrupper, veiledning og blir prioritert i tjenesten», anerkjennelse – «Ansatte som bruker metodene, anses som eksperter, som verdifulle og kan kompenseres med overtid for ekstra tidsbruk», ansettelse for kunnskap – «Tjenesten ansetter personer som har kompetanse på eller interesse for metodene», ansettelse for åpenhet – «Tjenesten ansetter personer som er fleksible, tilpasningsdyktige og åpne for nye metoder», bruk av data – «Tjenesten anvender data for å understøtte bruk av metoden», eksisterende støtte – «Tjenesten tilbyr støtte i form av tid avsatt til å lære mer eller oppfølging knyttet til å bruke metoden på en hensiktsmessig måte», og integrasjon – «Tjenesten integrerer metodebruken i annet pågående arbeid og i allerede eksisterende systemer og praksiser».
Utsagnene ble vurdert på en fempunkts Likert-skala fra 0 til 4 der 0 er «ikke i det hele tatt», 1 «i liten grad», 2 «i moderat grad», 3 «i stor grad» og 4 «i veldig stor grad». Både terapeuter og ledere fikk tilsendt skjemaet.
Vi gjennomførte deskriptive analyser og beregnet gjennomsnittsskårer for ICS. For å undersøke forskjellene i ICS-gjennomsnitt mellom terapeuter, LOCI-ledere og overordnede ledere brukte vi lineær blandet effekt-modell med tilfeldig skjæringspunkt (intercept) for klinikk. Slike modeller egner seg godt for datasett der respondenter er gruppert i klynger (klinikker), og der det foreligger gjentatte målinger over tid. Gruppeforskjeller ble analysert ved hjelp av justerte modeller som tok hensyn til klynger på klinikknivå og gjentatte målinger. Alle statistiske analyser er gjort i R (versjon 4.2.3).
Analyse av vedlikeholdsplanene
For å forstå mer av bakgrunnen for resultatene på implementeringsklima (problemstilling 2) er det tatt utgangspunkt i vedlikeholdsplanene som ble utarbeidet i samtlige klinikker ved avslutningen av LOCI-oppfølgingen. Vedlikeholdsplanene ble utarbeidet av lederne med hjelp fra implementeringsveilederne i siste strategimøte. Planene ble samlet inn rett etter ferdigstillelse.
Vedlikeholdsplanene er oversikter over de strategier hver enkelt poliklinikk ønsket å videreføre eller iverksette for å kunne opprettholde tilbudet om kunnskapsbasert traumebehandling. Både innholdet i strategiene og frekvensen av ulike strategier på tvers av poliklinikker kan bidra med informasjon. Vi valgte derfor å analysere vedlikeholdsplanene etter prinsippene for kvalitativ innholdsanalyse (Hsieh & Shannon, 2005). Målet var å identifisere strategityper, altså kategorier av strategier, spesifisere frekvensen av strategier blant poliklinikkene, for deretter å relatere disse funnene til dimensjonene i implementeringsklima. Analysen foregikk ved at forfatter 1 gjennomgikk og kategoriserte strategiene for alle poliklinikkene i ett felles Excel-dokument. I dokumentet fikk hver poliklinikk sin kolonne hvor alle poliklinikkens strategier ble ført inn. Forfatter 1 startet med én vedlikeholdsplan og førte strategiene ordrett inn i poliklinikkens kolonne. Tilsvarende ble gjort med de resterende planene. Mange strategier tilsvarte eller overlappet med andre poliklinikkers strategier. Strategier med samme tema/innhold ble lagt inn ved siden av hverandre. Slik dannet det seg rader av strategityper. Forfatter 1 og 2 gikk deretter hver for seg gjennom alle strategiene med utgangspunkt i de åtte dimensjonene i ICS med tanke på relevans for dimensjonene i implementeringsklima, det vil si hvilke dimensjoner av implementeringsklima strategiene kan tenkes å påvirke. Forfatterne kodet hver strategi med den/de aktuelle dimensjonene de oppfattet som relevant(e). Kodingen ble deretter sammenholdt. Der det ikke var sammenfall, ble kodingen drøftet fram til konsensus ble oppnådd.
Resultater
Implementeringsklima etter ni måneder
Terapeutene i de 16 poliklinikkene rapporterte et moderat implementeringsklima på siste måletidspunkt (gjennomsnitt = 2.8) (figur 1). Dimensjonene fokus, anerkjennelse og ansettelse for åpenhet trakk snittet opp. Dimensjonene opplæringsstøtte, bruk av data, eksisterende støtte og integrasjon trakk snittet ned.
Figur 1
Implementeringsklima målt med ICS
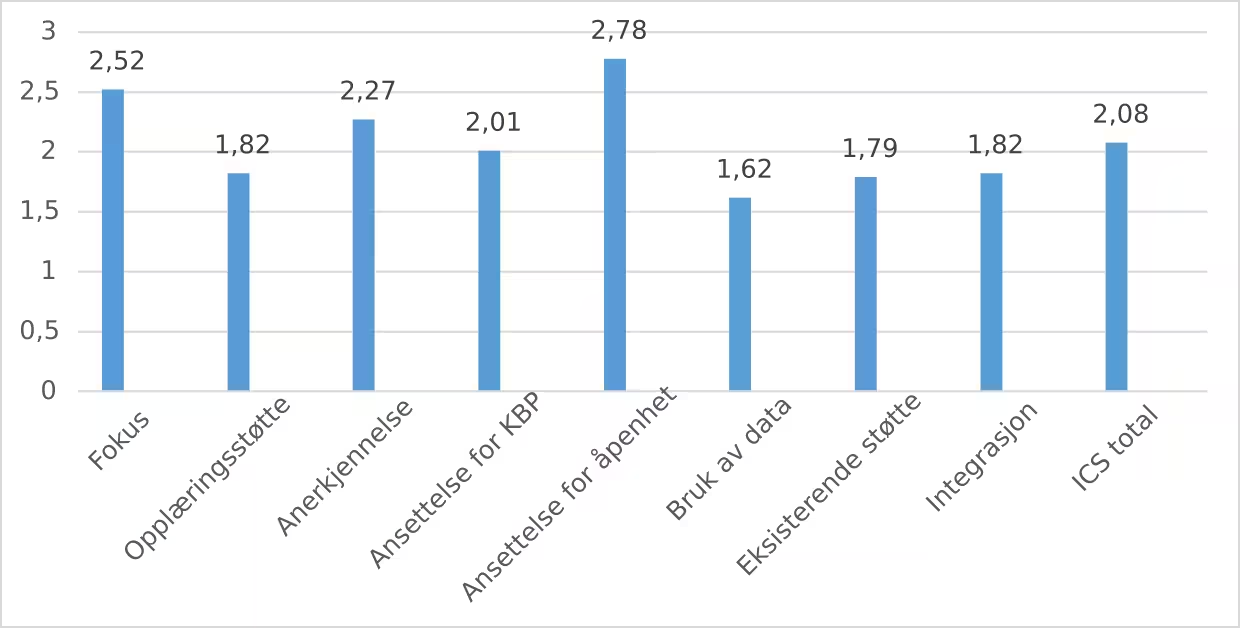
Merknad. ICS = implementation climate scale; KBP = kunnskapsbasert praksis.
ICS-skårer fordelt på ledere og terapeuter
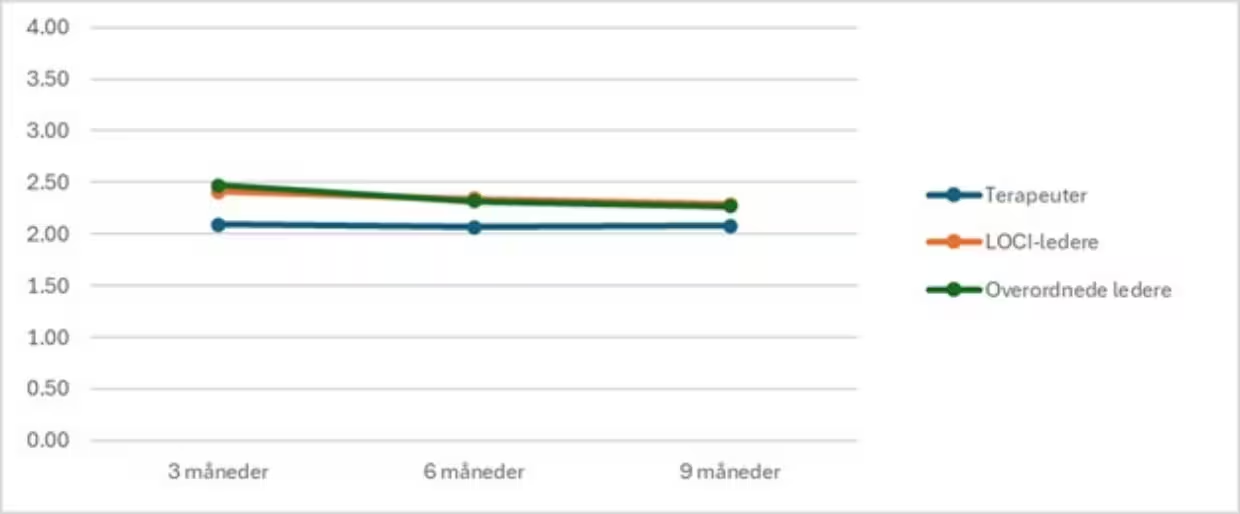
Tabell 1 og figur 2 viser forholdet mellom skårene til terapeuter, LOCI-ledere og overordnede ledere på de tre ulike måletidspunktene, henholdsvis etter tre, seks og ni måneders implementering.
Figur 2
Implementeringsklima fordelt på terapeuter og ledere
Tabell 1
Terapeuter |
LOCI-ledere |
Overordnede ledere |
||||
|---|---|---|---|---|---|---|
N |
M (SD) |
N |
M (SD) |
N |
M (SD) |
|
T1 |
214 |
2.09 (.56) |
15 |
2.41 (.45) |
16 |
2.47 (.38) |
T2 |
152 |
2.07 (.59) |
13 |
2.34 (.36) |
12 |
2.32 (.34) |
T3 |
128 |
2.08 (.67) |
10 |
2.29 (.42) |
15 |
2.27 (.35) |
Merknad. LOCI = Leadership and Organizational Change for Implementation; M = Gjennomsnitt; SD = Standardavvik.
På tidspunkt 1 var det signifikant forskjell på implementeringsklima mellom terapeutene og overordnede ledere, der overordnede ledere skåret høyere enn terapeuter (b = 0.39, 95 % KI [0.06, 0.72], p =.016). Forskjellen mellom LOCI-ledere og terapeuter var ikke statistisk signifikant (b = 0.32, 95 % KI [−0.03, 0.66], p =.076), og det var heller ingen signifikant forskjell mellom LOCI-ledere og overordnede ledere (b = −0.07, 95 % KI [−0.53, 0.38], p =.924).
Ved tidspunktene 2 og 3 var det ingen signifikante forskjeller i implementeringsklima mellom terapeuter, LOCI-ledere og overordnede ledere (alle p-verdier <.05).
Ser vi på underdimensjonene på tidspunkt 1, skåret LOCI-lederne signifikant høyere enn terapeutene på subskalaene anerkjennelse (b = 0.53, 95 % KI [0.11, 0.96], p =.009) og eksisterende støtte (b = 0.51, 95 % KI [0.03, 1.00], p =.036). Overordnede ledere skåret også signifikant høyere enn terapeutene på eksisterende støtte (b = 0.61, 95 % KI [0.14, 1.08], p =.007), ansettelse for kunnskapsbasert praksis (KBP) (b = 0.55, 95 % KI [0.11, 0.99], p =.009), bruk av data (b = 0.54, 95 % KI [0.05, 1.03], p =.026), og integrasjon (b = 0.47, 95 % KI [0.00, 0.93], p =.050).
Det var ingen forskjell mellom gruppene på underdimensjonene på tidspunkt 3 (alle p-verdier <.05).
Når vi ser på gjennomsnitt på tvers av grupper, var det en signifikant nedgang i implementeringsklima fra tidspunkt 1 til tidspunkt 3 (b = −0.4, 95 % KI [−0.28, −0.01], p =.032). Når denne endringen ble undersøkt innen hver gruppe separat, var det ingen signifikante forskjeller mellom tidspunkt 1 og tidspunkt 3 verken for overordnede ledere (b = −0.21, 95 % KI [−0.43, 0.01], p =.063), LOCI-ledere (b = −0.17, 95 % KI [−0.42, 0.09], p =.192) eller terapeuter (b = −0.06, 95 % KI [−0.26, 0.15], p =.582).
Vedlikeholdsplanene
Målingen av implementeringsklimaet viste at terapeuter skåret tre dimensjoner i området moderat til høy grad og fire dimensjoner i området lavt til moderat. På bakgrunn av de fire dimensjonene med lavere skår ønsket vi å undersøke forhold som kunne belyse disse. I analysen av vedlikeholdsplanene konsentrerte vi oss derfor om dimensjonene: støtte til opplæring, eksisterende støtte, bruk av data og integrasjon. Under følger en oversikt over kategorier av strategier relatert til de fire dimensjonene.
Støtte til opplæring og eksisterende støtte
Støtte til opplæring og eksisterende støtte er begge dimensjoner som handler om kompetanseheving. Strategiene her representerer både tidsavgrensede tiltak som å sende terapeuter på kurs og opplæring («støtte til opplæring»), men også mer varige tiltak som å sikre at terapeutene fortsetter å jobbe med pasientgruppen, at de har mulighet for møtepunkter og saksdrøftinger, veiledning og på andre måter kan videreutvikle kompetansen (eksisterende støtte). Dimensjonene er nært beslektet, og strategiene presenteres derfor samlet.
Kurs og veiledning var blant strategiene nesten alle poliklinikkene ønsket å iverksette eller videreføre (15 og 12 i tabell 2). Seks av planene inkluderte også videre opplæring i EMDR (trinn 2). Tilsvarende gjaldt for videreføring av oppfølging fra leder (14). En strategi av mer organisatorisk karakter er å formalisere/definere en faglig fordypningsgruppe eller team, en strategi som var til stede i ni av vedlikeholdsplanene, der fire av disse allerede var etablert og skulle videreføres. Fire av planene beskrev også faste møtetidspunkter og møtefrekvens for teamet/gruppen. Fire av poliklinikkene hadde som strategi å sikre at terapeutene fortsatte å ha PTSD-pasienter å jobbe med, noe som er viktig for å videreutvikle kompetanse og jobbe aktivt med metoden. Ti av poliklinikkene hadde som strategi å spisse teksten i stillingsannonser, som er en måte å tilføre kompetanse til et fagmiljø på. En poliklinikk hadde en strategi for tilgang til faglitteratur, og en hadde strategi for etterlevelse av metoden (fidelitet).
Bruk av data
Bruk av data er knyttet til evaluering av implementeringen: om man oppnår ønsket implementeringsresultat, og å identifisere problemer eller utfordringer som kan kreve justeringer underveis. Ni av vedlikeholdsplanene inneholdt konkrete beskrivelser av data som poliklinikkene ønsket å innhente. Dette omfattet antall pasienter med diagnosen PTSD, antall pasienter som var utredet med verktøyet Traume- og PTSD-screening (TRAPS) (Nasjonalt kompetansesenter om vold og traumatisk stress, 2025), antall pasienter som mottok behandling med metodene, symptom/effektmål, behandlingslengde, frekvens på timeavtaler og brukerfornøydhet. Ni av poliklinikkene hadde altså konkretisert en eller flere typer data de ønsket å innhente. I tillegg inneholdt vedlikeholdsplanene strategier som omhandlet selve datainnhentingen (tabell 3).
Gjennomgangen av vedlikeholdsplanene viste med andre ord at ingen av poliklinikkene hadde etablert systematisk datainnhenting. Strategiene for å få til dette var å henvende seg til foretaket eller avvente innføring av tilbakemeldingssystemer (eksempelvis «Del med meg», «Norse»), med unntak av to poliklinikker, som planla at behandlere skulle registrere data manuelt.
Integrasjon
Integrasjon handler om å innlemme aspekter av betydning for implementeringen i eksisterende systemer eller praksiser. Her inkluderte vi alle strategier som viste til et etablert system, en rutine eller praksis som eksisterer uavhengig av implementeringen. Dette innebar strategier som i utgangspunktet kan relateres til andre dimensjoner i implementeringsklima, som kompetansehevingstiltak eller datainnhenting (tabell 4).
Den mest frekvente strategien relatert til denne dimensjonen var å innlemme kompetanse på EMDR og CT-PTSD i klinikkens praksis med å jevnlig vurdere opplærings- og rekrutteringsbehov for å sikre at klinikken har kompetansen den trenger (11). Videre planla man oppfølging av implementeringen som fast punkt på møteplan i syv av klinikkene. Begge disse strategiene viser til lederstyrte strukturer. Flere andre strategier var også knyttet til lederaktiviteter, som utforming av behandlingsprosedyre (4), system for fordeling av pasienter (4), inkludere traumebehandling i plan eller årshjul for undervisning (3), fast punkt i medarbeidersamtale (3) og prosedyre for internhenvisning til matriseteam (1), men disse var mindre frekvente. Seks klinikker planla å inkludere utredningsverktøyet TRAPS i et elektronisk tilbakemeldingssystem. En poliklinikk hadde en strategi knyttet til å koble implementeringen opp mot et sykehusovergripende kvalitetsforbedringssystem.
Diskusjon
Måling av terapeutenes opplevelse av implementeringsklima kan være til stor hjelp for å forstå hvor skoen trykker. Terapeutene ved de 16 norske DPS-ene som deltok i implementering av kunnskapsbasert traumebehandling, skåret dimensjonene fokus, anerkjennelse og ansettelse for åpenhet i området moderat til stor grad, mens dimensjonene opplæringsstøtte, eksisterende støtte, bruk av data og integrasjon ble skåret i området lavt til moderat grad på siste måletidspunkt. Det var også forskjeller i terapeutenes og ledernes oppfatning av implementeringsklima. Lederne skåret signifikant høyere enn terapeutene på de samme underdimensjonene eksisterende støtte, bruk av data og integrasjon, i tillegg til anerkjennelse og ansettelse på første måletidspunkt. Forskjellen var ikke lenger signifikant ved avslutningen.
Hvorvidt terapeuter og ledere er samstemte, kan være viktig kilde til informasjon. Manglende samstemthet kan se ut til å påvirke organisasjonsklimaet negativt i form av misforståelser og redusert effektivitet i implementeringen (Shuman et al., 2023). I vår studie nærmet lederne seg terapeutene i oppfatning av klima underveis i implementeringen. Dette kan ha sin naturlige forklaring i at lederne fikk tilbakemeldinger om skåringene underveis, og la seg på et tilnærmet nivå som terapeutene utover i implementeringen. At terapeutenes opplevelse av implementeringsklima ikke endret seg i positiv retning i løpet av implementeringen, men holdt seg konstant, ga motivasjon for å undersøke om vi kunne forstå mer av bakgrunnen for terapeutenes lave skårer på dimensjonene støtte, bruk av data og integrasjon ut fra vedlikeholdsplanene ni måneder etter implementeringsoppstart.
Poliklinikkenes vedlikeholdsplaner viste at klinikkene i løpet av implementeringen hadde iverksatt og planla for et bredt spekter av strategier relatert til støtte, slik som etablering av fagteam, faste tider til veiledning eller fagmøter, oppfølging fra leder og annet. Kartleggingen av opplevd støtte inneholder spørsmål om tid avsatt til denne type aktiviteter, og lederskårene kan nettopp reflektere hvordan de opplever å legge til rette for dette. Det kan da være nærliggende å stille spørsmål ved om terapeutene får benyttet seg av denne tiden. Behandlere i de polikliniske tjenestene har lenge meldt om kapasitetsutfordringer og at de har for lite tid til fagutvikling (Kvittingen & Sømhovd, 2021; Helse- og omsorgsdepartementet, 2023). Det er mulig diskrepansen mellom ledernes og terapeutenes skårer reflekterer prioriteringsutfordringer der tid avsatt til fagfordypning kommer i konflikt med andre oppgaver og krav. Det vises i denne sammenhengen ofte til ledere og deres ansvar for kvalitetsforbedring og tilrettelegging av tjenestene (Øhlckers et al., 2023; Helsedirektoratet, 2017). Vedlikeholdsplanene viser flere strukturelle grep ledere har benyttet seg av for å organisere tid til fagfordypning. Til tross for dette skåret terapeutene signifikant lavere enn lederne. Dette kan i tilfelle innebære at det kreves andre typer strategier for å sikre at avsatt tid til kompetanseheving faktisk kan brukes, som å begrense eller frita terapeutene fra andre arbeidsoppgaver. Da må lederne ha dette handlingsrommet.
Både terapeuter og ledere rapporterte lav til moderat bruk av data i implementeringen. Hovedhensikten med datainnhenting er å kunne evaluere implementeringen og eventuelt justere kursen for å nå det målbildet poliklinikken har satt seg. Vedlikeholdsplanene viste at poliklinikkenes strategier med få unntak var å rette en forespørsel til foretaket, og å undersøke om pasientfeedback-systemene som var planlagt igangsatt, kan benyttes til dette formålet. Verken LOCI-ledere eller overordnede ledere hadde altså funnet gode måter å gjøre dette på i løpet av implementeringen. Det er mye bruk av datainnhenting i forbindelse med kvalitetskontroll i norsk helsevesen, men datasystemene har sine begrensninger når det gjelder hvilken informasjon som kan hentes ut (Øhlckers et al., 2023). Flere av vedlikeholdsplanene inneholdt spesifisering av hvilke typer man ønsket å innhente. Vår erfaring var at lederne både var svært interessert i og så nytten av dataene, men strevde med å få det til. Dette kan handle om manglende kompetanse på datasystemene, at datasystemene ikke egner seg til uttrekk av denne type data, eller at lederne ikke har ressurser eller kapasitet til å benytte dem.
Strategier relatert til dimensjonen integrasjon regnes i implementeringsfeltet for å være særlig viktige for å sikre at implementeringen blir bærekraftig over tid og ikke bare blir et tids- og personavgrenset prosjekt (Thayer et al., 2022). Også denne dimensjonen ble skåret i området lavt til moderat. Noe av forklaringen kan ligge i at dette arbeidet er vanskelig og krever mer tid enn ni måneder. Samtidig viste strategiene i vedlikeholdsplanene mer variasjon her enn innenfor de øvrige dimensjonene. Ikke alle poliklinikker virker å ha tradisjon for å planlegge systematisk kompetanseheving på metoder på ledernivå. Poliklinikker kan også ha ulike tradisjoner eller kultur for systematisering av pasientforløp. Vedlikeholdsplanene viste at noen valgte formalisering av behandlingsprosedyrer. Andre vektla heller kommunikative strategier rettet mot ulike grupper eller fora, som for eksempel møter med lege- og psykologspesialistene, personalmøter, behandlingsmøter eller fagdager. I Riksrevisjonens rapport (2021) etter å ha undersøkt psykiske helsetjenester pekes det på for stor grad av tilfeldigheter i hvilke behandlingstilbud pasientene mottar, og mangel på overordnede rutiner og retningslinjer. Pasientene tilbys den behandlingen terapeuten kan. Samtidig er det viktig for helsearbeideren med en god balanse mellom kontroll og fleksibilitet/autonomi (Øhlckers et al., 2023). Det er derfor ikke rett fram å vite hvilke strategier som er egnet på dette området. Bakgrunnen for og effekten av ulike strategier er viktige spørsmål for implementeringsfeltet.
Styrker og begrensninger
Studien av implementeringsklima baserer seg på flere datakilder og har sin styrke i at spørreskjemaer er supplert med analyse av vedlikeholdsplanene, som representerer faktiske og konkrete planer utarbeidet i poliklinikkene. Det er imidlertid flere begrensninger man må ta høyde for i tolkningen av resultatene. Det foreligger ingen måling av klima før oppstart av implementeringsprogrammet. Det er derfor ikke mulig å si noe om endring som følge av implementeringsprogrammet LOCI. Forfatterne har hatt en aktiv rolle i undervisning, veiledning og utarbeidelse av strategier og vedlikeholdsplaner og har i stor grad vært med på å påvirke innholdet. Vedlikeholdsplanene er planer og sier lite om hva som faktisk skjer. Videre studier bør undersøke den faktiske endringen, og om dette har sammenheng med endring i opplevelse av implementeringsklima. Dataene som er innhentet på implementeringsklima, er basert på selvrapportering, og antall poliklinikker, svarprosent, gruppestørrelser og tidsperiode gjør at vi må understreke at analysene er å forstå som et tidsavgrenset innblikk i 16 poliklinikkers arbeid med implementeringsklima og vedlikeholdsplaner. Dette innblikket kan dog være egnet til å belyse implementeringsutfordringer slik de framstår i dag, og gi innspill til forbedringsområder og tiltak på ulike nivåer i helsetjenestene.
Implikasjoner for praksis
Bredden og omfanget av strategier viser at det gjøres mye godt arbeid i norske poliklinikker. Samtidig er det klare utviklingsområder. Norske poliklinikker kan i langt større grad konkretisere hvilke mål de ønsker å oppnå når de implementerer ny behandlingsmetodikk. Dersom man ønsker å sikre pasientmedvirkning og unngå stor grad av tilfeldigheter i hvilke tilbud pasientene får (likebehandling), må man sette seg som mål at alle pasienter som kan ha utbytte av en behandlingsmetode, skal få informasjon og tilbud om denne. Dette krever strategier rettet mot å følge med på pasientflyt, organisering av tilbudene og kanskje også behandlerkultur. Datainnhenting av prosessindikatorer (Øhlckers et al., 2023) er et grunnlag for å vurdere om man når et slikt mål, og bør kunne innhentes uten at det krever for mye ressurser av behandlere eller ledere. Videre er investering i kompetanseutvikling nødvendig for å bygge et fagmiljø som kan tilby behandlingen over tid. Til tross for ledernes fokus på både tid og strukturer for å understøtte utviklingen av et fagmiljø, rapporterte terapeutene at de opplevde slik støtte i begrenset grad.
Ekspertutvalget bak rapporten «Forenkle og forbedre» (Helse- og omsorgsdepartementet, 2023) peker på at de regionale helseforetakene viser til klinikkene når de får spørsmål om hvordan det arbeides med at kunnskapsbaserte behandlingsmetoder er tilgjengelige i tjenestene. Det kan tyde på at de overlater denne oppgaven til poliklinikkene. Utvalget etterlyser en mer samordnet strategi for å sikre fagutvikling, herunder metodekompetanse. Leadership alignment (samsvar i ledelse) er pekt på som et kritisk element for å lykkes med implementering (Aarons et al, 2014), og handler om å samkjøre på tvers av ledernivåer med henblikk på sammenheng i fokus, prioritet og strategi. Denne studien peker på to konkrete problemområder hvor behandlingsfeltet kan dra nytte av at foretaks- og direktoratnivå samordner seg med poliklinikkene: utfordringer knyttet til datainnhenting og ledernes handlingsrom når det gjelder å legge til rette for kompetanseheving.
Referanser
Bass, B. M. & Avolio, B. J. (1990). Developing Transformational Leadership: 1992 and Beyond. Journal of European Industrial Training, 14(5).
Birken, S., Clary, A., Tabriz, A. A., Turner, K., Meza, R., Zizzi, A., Larson, M., Walker, J. & Charns, M. (2018). Middle managers’ role in implementing evidence-based practices in healthcare: a systematic review. Implementation Science, 13, 149. https://doi.org/10.1186/s13012-018-0843-5
Egeland, K. M., Borge, R. H., Peters, N., (2023). Individual-level associations between implementation leadership, climate, and anticipated outcomes: a time-lagged mediation analysis. Implement Science and Communication, 4(75). https://doi.org/10.1186/s43058-023-00459-7
Egeland, K. M., Borge, R. H., Peters, N., Bækkelund, H., Braathu, N., Sklar, M., Aarons, G. A. & Solheim Skar, A.-M. (2023). Individual-level associations between implementation leadership, climate, and anticipated outcomes: a time-lagged mediation analysis. Implementation Science Communication, 4(75). https://doi.org/10.1186/s43058-023-00459-7
Egeland, K. M., Skar, A. S., Endsjø, M., Laukvik, E. H., Baekkelund, H., Babaii, A., Granly, L. B., Husebø, G. K., Borge, R. H., Ehrhart, M. G., Sklar, M., Brown, C. H. & Aarons, G. A. (2019). Testing the leadership and organizational change for implementation (LOCI) intervention in Norwegian mental health clinics: a stepped-wedge cluster randomized design study protocol. Implementation Science, 14(1), 28. https://doi.org/10.1186/s13012-019-0873-7
Ehlers, A. & Clark, D. M. (2000). A cognitive model of posttraumatic stress disorder. Behaviour Research and Therapy, 38(4), 319–345. https://doi.org/10.1016/S0005-7967(99)00123-0
Ehrhart, M. G., Aarons, G. A. & Farahnak, L. R. (2014). Assessing the organizational context for EBP implementation: the development and validity testing of the Implementation Climate Scale (ICS). Implementation Science, 9, 157. https://doi.org/10.1186/s13012-014-0157-1
Helse- og omsorgsdepartementet. (2023). Forenkle og forbedre. Rapport fra ekspertutvalg for tematisk organisering av psykisk helsevern (I-1214). https://www.regjeringen.no/contentassets/2402e66428ac40ad9ed416ab2b62646d/no/pdfs/forenkle_og_forbedre_-_rapport.pdf
Helsedirektoratet. (2017). Veileder til forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenestene. https://www.helsedirektoratet.no/veiledere/ledelse-og-kvalitetsforbedring-i-helse-og-omsorgstjenesten
Hsieh, H. & Shannon, S. E. (2005). Three approaches to qualitative content analysis. Qualitative Health Research, 15(9), 1277–1288. https://doi.org/10.1177/1049732305276687
Klein, K. & Sorra, J. (1996). The challenge of innovation implementation. Academy of Management Review, 21(4), 1055–1080.
Kvittingen, I. & Sømhovd, M. J. (2021). Slik opplever psykologer mulighetene for å hjelpe pasienter. Psykologforeningen.no. https://www.psykologforeningen.no/aktuelt/slik-opplever-psykologer-mulighetene-for-a-hjelpe-pasienter
Laliotis, D. & Shapiro, F. (2022). EMDR Therapy for Trauma-Related Disorders. I U. Schnyder, M. Cloitre (Red.), Evidence Based Treatments for Trauma-Related Psychological Disorders. Springer. https://doi.org/10.1007/978-3-030-97802-0_11
Meza, R. D., Triplett, N. S., Woodard, G. S., Martin, P., Khairuzzaman, A. N., Jamora, G. & Dorsey, S. (2021). The relationship between first-level leadership and inner-context and implementation outcomes in behavioral health: a scoping review. Implementation Science, 16(69). https://doi.org/10.1186/s13012-021-01104-4
Nasjonalt kunnskapssenter om vold og traumatisk stress. (2025). Kartleggingsverktøy. https://www.nkvts.no/kartleggingsverktoy/
O’Reilly, C. A., Caldwell, D. F., Chatman, J. A., Lapiz, M. & Self, W. (2010). How leadership matters: The effects of leaders’ alignment on strategy implementation. The Leadership Quarterly, 21(1), 104–113. https://doi.org/10.1016/j.leaqua.2009.10.008
Peters, N., Borge, R. H., Skar, A. M. S. & Egeland, K. M. (2022). Measuring implementation climate: psychometric properties of the Implementation Climate Scale (ICS) in Norwegian mental health care services. BMC Health Services Research, 22(23). https://doi.org/10.1186/s12913-021-07441-w
Reichenpfader, U., Carlfjord, S. & Nilsen, P. (2015). Leadership in evidence-based practice: a systematic review. Leadership in Health Services, 28(4), 298–316. https://doi.org/10.1108/LHS-08-2014-0061
Riksrevisjonen. (2021). Riksrevisjonens undersøkelse av psykiske helsetjenester (Dokument 3:13 (2020–2021)). https://www.stortinget.no/globalassets/pdf/dokumentserien/2020-2021/dok3-202021-013.pdf
Shuman, C. J., Ehrhart, M. G., Veliz, P. T. & Titler, M. G. (2023). Perceptual differences in nursing implementation leadership and climate: a cross-sectional study. Implementation Science Communications, 4(1), 9. https://doi.org/10.1186/s43058-023-00392-9
Skar, A. M. S., Babaii, A., Borge, R. H., Braathu, N., Bækkelund, H., Endsjø, M., Granly, L., Hansen, K. S., Husebø, G. K., & Peters, N. (2022). Implementering av traumebehandling i spesialisthelsetjenesten. En nasjonal implementering av behandling av posttraumatisk stresslidelse (PTSD) for barn og voksne. N. k. o. v. o. t. stress. https://www.nkvts.no/content/uploads/2022/06/NKVTS_Rapport_1-22_LOCI_Implementering.pdf
Thayer, A. J., Cook, C. R., Davis, C., Brown, E. C., Locke, J., Ehrhart, M. G., Aarons, G. A., Picozzi, E. & Lyon, A. R. (2022). Construct validity of the school-implementation climate scale. Implementation Research and Practice, 3. https://doi.org/10.1177/26334895221116065
Weiner, B. J., Belden, C. M., Bergmire, D. M. & Johnston, M. (2011). The meaning and measurement of implementation climate. Implementation Science, 6(78). https://doi.org/10.1186/1748-5908-6-78
Williams, N. J., Hugh, M. L., Cooney, D. J., Worley, J. A. & Locke, J. (2022). Testing a Theory of Implementation Leadership and Climate Across Autism Evidence-Based Interventions of Varying Complexity. Behavior Therapy 53(5), 900–912. https://doi.org/10.1016/j.beth.2022.03.001
Øhlckers, L. R, Høstmælingen, A. & Siqveland, J. (2023). Godt nok og bedre. Kvalitet i psykisk helse og rustjenester. Fagbokforlaget.
Aarons, G. A., Ehrhart, M. G., Farahnak, L. R. & Hurlburt, M. S. (2015). Leadership and organizational change for implementation (LOCI): a randomized mixed method pilot study of a leadership and organization development intervention for evidence-based practice implementation. Implementation Science, 10, 11. https://doi.org/10.1186/s13012-014-0192-y
Aarons, G. A., Ehrhart, M. G., Farahnak, L. R. & Sklar, M. (2014). Aligning leadership across systems and organizations to develop a strategic climate for evidence-based practice implementation. Annual Review of Public Health, 35, 255–274. https://doi.org/10.1146/annurev-publhealth-032013-182447
