Sentrale utfordringer i diagnostikk av ADHD hos kvinner – En narrativ litteraturgjennomgang
Marion Risa1, Mai Eline Høiland Selvikvaag1, Marta Maria Gorecka2, Edmund Sonuga-Barke3 & Rune Raudeberg4
1 Institutt for biologisk og medisinsk psykologi, Universitetet i Bergen
2 Institutt for psykologi, UiT, UiT Norges arktiske universitet, Tromsø
3 Department of Child and Adolescent Psychiatry, Institute of Psychiatry, Psychology and Neuroscience, King’s College London
4 Institutt for biologisk og medisinsk psykologi, Universitetet i Bergen
Denne narrative litteraturgjennomgangen hadde som mål å undersøke faktorer som påvirker identifiseringen av ADHD-symptomer hos jenter og kvinner. Et søk i PubMed, PsycInfo og Web of Science (WoS), begrenset til perioden 2021 til 2024, med spesifikke søkeord relatert til ADHD og kjønnsforskjeller, resulterte i 1 729 artikler. Etter fjerning av duplikater og irrelevante artikler ble 60 gjennomgått. Tre nøkkelfaktorer ble identifisert: (a) omsorgspersoner, lærere og helsepersonell har utilstrekkelig kunnskap om kjønnsforskjeller i symptompresentasjon; (b) diagnostiske utfordringer og overlappende symptomer; (c) maskering av symptomer. Anbefalingene er: (a) å inkludere kjønnsspesifikke symptombeskrivelser i retningslinjer for ADHD-diagnostisering; (b) å øke erkjennelsen av at funksjonsnedsettelse relatert til ADHD ikke er begrenset til svake skoleprestasjoner; (c) å utvikle bedre verktøy for å identifisere og vurdere symptommaskering.
Nøkkelord: hyperkinetisk forstyrrelse, ADHA, jenter, kvinner, underdiagnostisering, feildiagnostisering, kjønnsbias
This narrative literature review aimed to investigate factors influencing the identification of ADHD symptoms in girls and women and to propose strategies, developed by the authors based on the reviewed evidence, to address these factors. A search in PubMed, PsycInfo, and Web of Science (WoS), limited to 2021 to 2024, using specific terms related to ADHD and gender differences, yielded 1,729 articles. After removing duplicates and irrelevant articles, 60 were reviewed. Three key factors were identified: (a) caregivers, teachers, and health personnel have insufficient knowledge of gender differences in symptom presentation; (b) differential diagnostic challenges and symptoms overlap; and (c) symptom masking. Our recommendations include: (a) incorporating gender-specific symptom descriptions in ADHD assessment guidelines; (b) recognising that ADHD-related functional impairment is not limited to academic underachievement; and (c) the need for developing better tools to identify and assess symptom masking.
Keywords: attention deficit hyperactivity disorder, ADHD, girls, women, underdiagnosis, gender bias
Forstyrrelse av aktivitet og oppmerksomhet (ADHD) er anslått til å være 8 % blant barn og unge (Ayano, Demelash, et al., 2023), og 3 % hos voksne (Ayano, Tsegay, et al., 2023). Gutter får diagnosen 3–16 ganger oftere enn jenter (Hartung & Lefler, 2019; Nøvik et al., 2006), men hos voksne varierer kjønnsforholdet fra 1: 1 til 3: 1 (Faheem et al., 2022). Dette kan bety at gutter oftere utvikler ADHD eller oftere får diagnosen, eller at jenter sjeldnere utvikler ADHD eller er underdiagnostisert. Forskjellene i kjønnsforhold hos voksne kan delvis tilskrives at kvinner generelt bruker helsetjenester hyppigere (Hansen et al., 2012), da kontakt med helsevesenet i voksen alder oftere er selvhenvisning basert på egen opplevelse. I barndommen er henvisning avhengig av hvordan foreldre og lærere oppfatter symptomene, der atferd som er mer utbredt hos gutter, kan være årsaken til henvisning.
Kvinner som først får ADHD-diagnose i voksen alder, har høyere forekomst av komorbide psykiske lidelser og relasjonsvansker og økt risiko for selvmord, også når de sammenlignes med menn med ADHD (Babinski, 2024; Kakuszi et al., 2018; C. Skoglund et al., 2024; Williamson & Johnston, 2015). Kvinner med ADHD har høyere innleggelsesrater i psykisk helsevern sammenlignet med kvinner uten ADHD, og rapporterer om mer uttalt funksjonssvikt sammenlignet med menn med ADHD (Babinski, 2024; Williamson & Johnston, 2015; Young et al., 2020). I tillegg har de økt risiko for økonomiske og yrkesmessige vanskeligheter, utbrenthet og langtids sykefravær (Fuermaier et al., 2021; Porto et al., 2024). Gitt at kvinner med ADHD i gjennomsnitt får diagnosen fire år senere enn menn (C. Skoglund et al., 2024), er tidlig identifisering av ADHD-symptomer viktig for å forebygge slike negative utfall.
Over tid har økt oppmerksomhet på ADHD hos kvinner bidratt til en økning i henvisninger og diagnoser. Vi presenterer her en narrativ gjennomgang av nyere studier med fokus på kjønnsforskjeller ved ADHD. Vi har som mål å identifisere faktorer som kan føre til forsinket vurdering og diagnostisering av ADHD hos jenter og kvinner, og å foreslå strategier som er utviklet av forfatterne basert på den gjennomgåtte evidensen, for å adressere disse faktorene.
Metode
Vi søkte i PubMed, PsycInfo og Web of Science (WoS) med: («attention deficit hyperactivity disorder» OR ADHD) AND (girl* OR female* OR women OR «gender difference*« OR «sex difference*« OR «gender gap» OR «gender ratio» OR «sex specific») AND (detection OR identification OR diagnosis* OR screening OR assessment OR examination OR underdiagnosis* OR misdiagnos* OR unrecognize* OR underrepresent*), fra 2021 til 2024. Litteraturgjennomganger, case-kontrollstudier, korrelasjonsstudier, kvalitative intervjustudier, longitudinelle studier, tverrsnittsstudier, prospektive kohortstudier og retrospektive observasjonsstudier, samt relevante kommentarer på publiserte studier, ble inkludert. Studier som fokuserte på ADHD-symptomer kun hos gutter og menn, komorbide lidelser heller enn ADHD, nevrologiske markører for ADHD, eller dyrestudier ble ekskludert. Utvelgelsesprosessen er illustrert i figur 1. Det endelige valget ble gjort av førsteforfatterne ved konsensus. Under vurderingsprosessen ble artiklene systematisk kategorisert etter metode, formål og temaer som ble identifisert som konseptuelt relevante for forskningsspørsmålet.
Figur 1
Litteratursøk og seleksjon
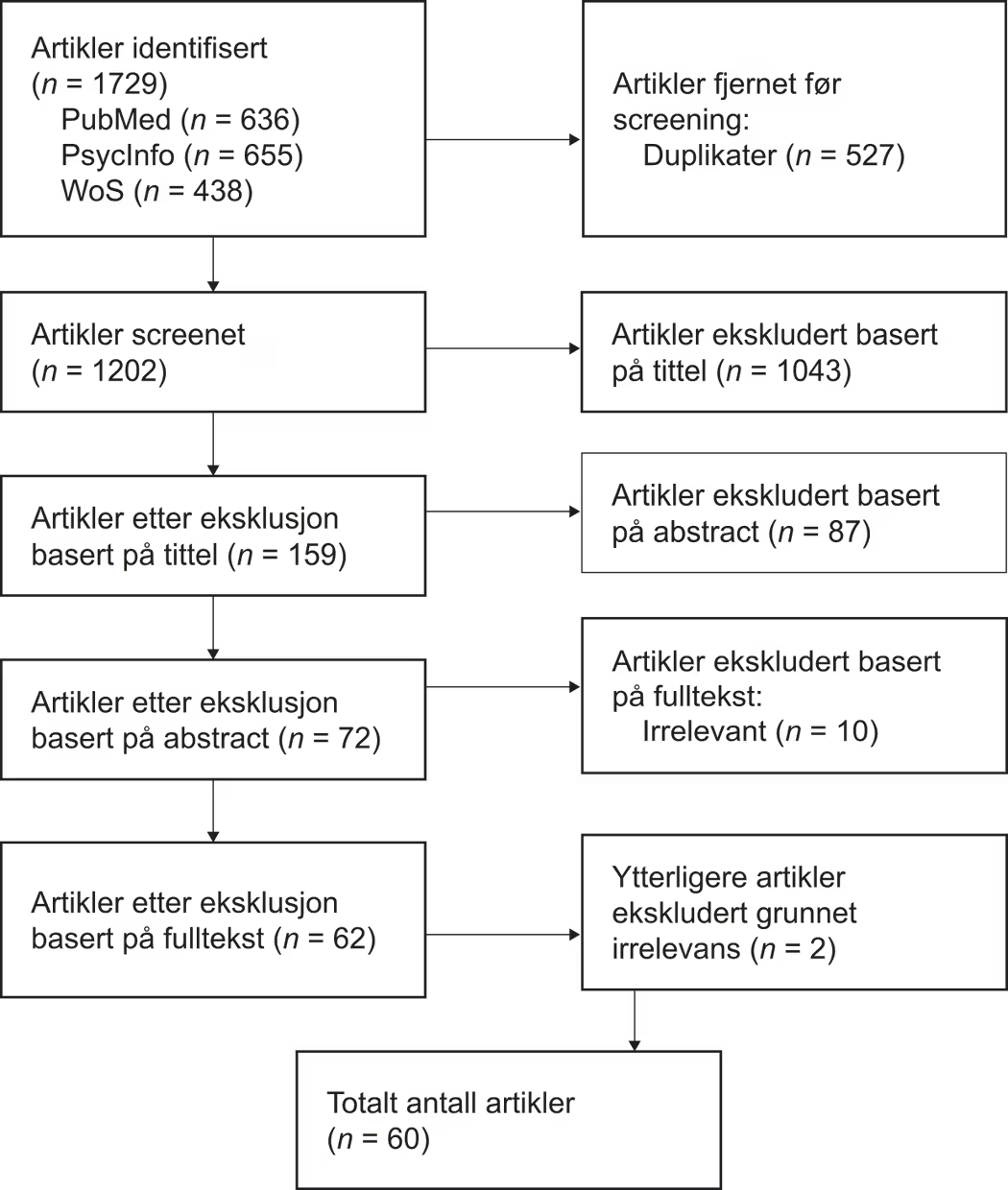
Merknad. Flytdiagrammet viser antallet artikler identifisert, vurdert og inkludert eller ekskludert basert på forhåndsbestemte kriterier på hvert trinn, fra første søk til endelig utvalg.
Resultater
Nøkkeltemaer og undertemaer i utvalget av artikler som fremhever hindringer for tidlig oppdagelse av ADHD hos jenter og kvinner, presenteres i figur 2. De viktigste er: (a) forskjeller i symptompresentasjon, (b) skjevhet i henvisning og vurdering og (c) ulike diagnostiske utfordringer.
Figur 2
Tematisk oversikt over artiklene
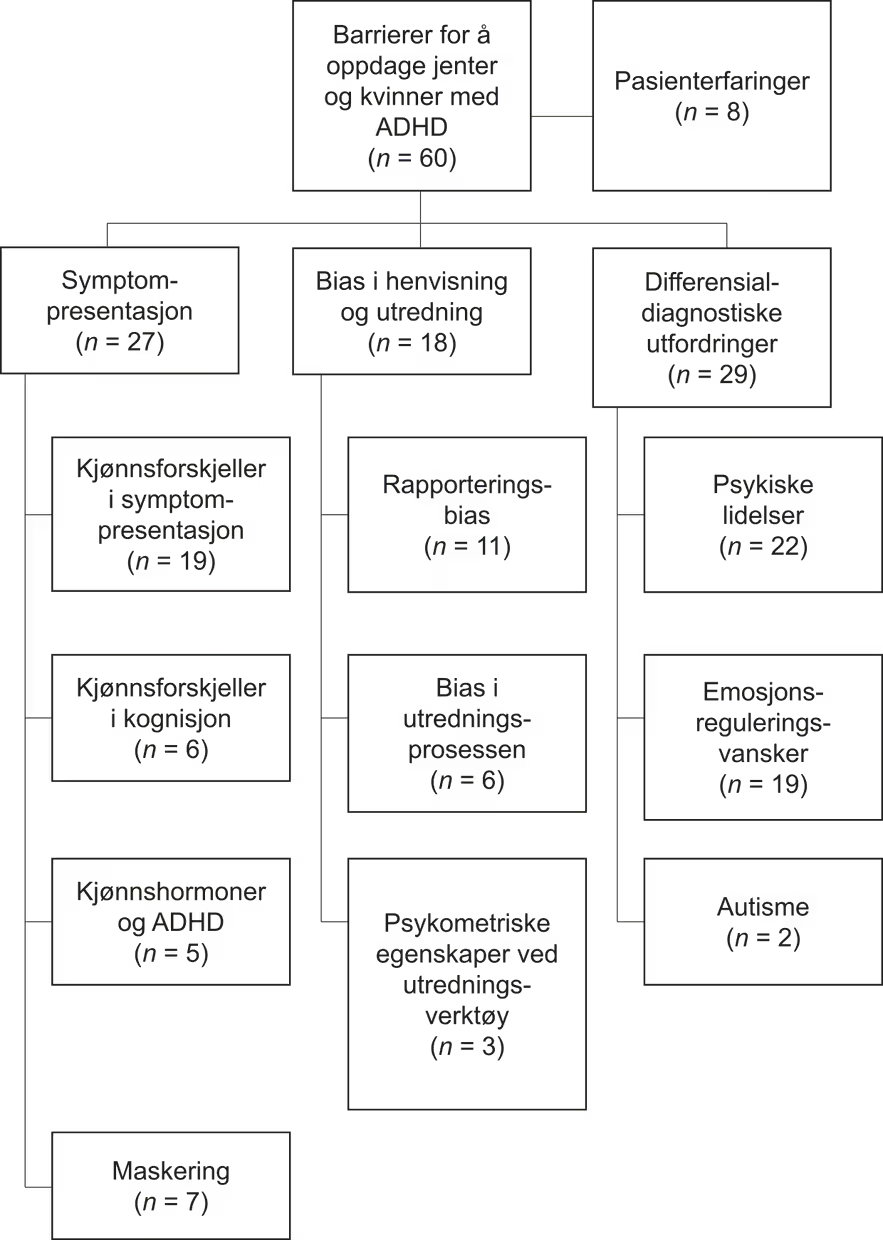
Merknad. Figuren viser sentrale tema og undertema, og antallet artikler som omtaler de ulike temaene. Noen artikler omtaler flere tema, og det totale antallet artikler som belyser hovedtemaene, er derfor lavere enn summen av antall artikler knyttet til undertemaene. Temaet «Pasienterfaringer» bygger på resultatene fra kvalitative studier.
Ulik symptompresentasjon
Gutter har flere symptomer på hyperaktivitet/impulsivitet enn jenter, mens jenter har flere symptomer på oppmerksomhetsvansker (DuMont et al., 2023; Fraticelli et al., 2022; Hinshaw et al., 2022; Lai et al., 2022; Martin, 2024; Todzia-Kornaś et al., 2024). Gutter har flere symptomer på opposisjonell atferdsforstyrrelse og mer aggresjon (Mphahlele et al., 2023), mens jenter har internaliserte symptomer som sosial tilbaketrekning og depressive symptomer (Lau et al., 2021). Generelt viser hyperaktivitet og impulsivitet seg på en mer subtil måte hos jenter (Hagstrøm et al., 2024; Hinshaw et al., 2022; Lai et al., 2022; Martin, 2024), og ved ADHD er uoppmerksom subtype den vanligste subtypen blant jenter, mens gutter oftere får diagnosen ADHD kombinert subtype (Klefsjö et al., 2021; Siddiqui et al., 2024).
Kvinner er eldre enn menn når de får ADHD-diagnose (Fraticelli et al., 2022; Klefsjö et al., 2021; Martínez-Jaime et al., 2024; Siddiqui et al., 2024; C. Skoglund et al., 2024). Symptomer på hyperaktivitet og impulsivitet avtar ofte fra barndommen og inn i ungdomsårene, spesielt hos gutter (Eng et al., 2023; Gilbert et al., 2023), mens symptomer på oppmerksomhetsvansker ser ut til å forbli stabile etter ungdomsårene, spesielt hos jenter (Eng et al., 2023; Gilbert et al., 2023). ADHD-symptomer blir mer tydelige og hemmende med økende alder hos jenter i motsetning til hos gutter (Lai et al., 2022; Martin, 2024). Destruktiv atferd har en tendens til å debutere i ungdomstiden hos jenter med ADHD (Hinshaw et al., 2022), og det kan være en sammenheng mellom økning i kjønnshormoner hos kvinner under puberteten og en forverring av ADHD-symptomer (Lee et al., 2023; Martin, 2024). For eksempel viser jenter og unge kvinner med ADHD en økt forekomst av søvnforstyrrelser og angstsymptomer, sammen med redusert hukommelse og oppmerksomhetskapasitet under menstruasjon sammenlignet med nevrotypiske jevnaldrende (Kelly et al., 2024). Dette illustrerer den potensielle påvirkningen svingninger i kvinnelige kjønnshormoner kan ha på uttrykk og alvorlighetsgrad av ADHD-symptomer.
I studier som ikke rapporterte gruppeforskjeller i ADHD-symptomprofiler mellom kjønnene, var barna for det meste yngre enn 13 år (De Rossi et al., 2022; Gilbert et al., 2023), og jentene hadde symptomer på både hyperaktivitet og uoppmerksomhet. (De Rossi et al., 2022; Lynch & Davison, 2024; Siddiqui et al., 2024). Studier hvor det er få (Lin et al., 2023; Loyer Carbonneau et al., 2021) eller ingen kjønnsforskjeller (Ceroni et al., 2022; Mphahlele et al., 2022), var basert på nevropsykologiske testresultater, mens de som fant størst kjønnsforskjell, var basert på foreldre- og lærerrapporter (Furzer et al., 2022; Lau et al., 2021; Mphahlele et al., 2023).
Skjevheter i henvisning og vurdering
ADHD diagnostiseres oftere hos gutter enn hos jenter, selv om de har lignende symptomer (Derks et al., 2007; Ohan & Johnston, 2005; Slobodin & Davidovitch, 2019). Foreldre og lærere identifiserer flere ADHD-symptomer hos gutter (Babinski, 2024; Hinshaw et al., 2022; Olsson, 2023) og vurderer omfanget av ADHD-relaterte vanskeligheter som større hos gutter enn hos jenter, til tross for at jentene selv rapporterer større vanskeligheter enn guttene (Andersen et al., 2024). Jenter og kvinner må ha et høyere antall og mer alvorlige ADHD-symptomer enn gutter og menn før klinikere vurderer utredning av ADHD (Babinski, 2024; Beheshti et al., 2021; DuMont et al., 2023; Garb, 2021; Hinshaw et al., 2022; Martin, 2024). Kvinner forteller at til tross for langvarige konsentrasjons- og hukommelsesvansker, dårlig tidsforståelse og prokrastinering tok det lang tid før problemene deres ble vurdert som mulige symptomer på ADHD (Ginapp et al., 2023; Lynch & Davison, 2024; Mansfield & Soni, 2024; Morley & Tyrrell, 2023). Forsinket diagnose eller også feil diagnose fordi symptomuttrykket ikke stemte overens med symptomene assosiert med ADHD hos gutter, virker som en vanlig opplevelse blant kvinner diagnostisert med ADHD i voksen alder (Ginapp et al., 2023; Lynch & Davison, 2024; Morgan, 2023; Morley & Tyrrell, 2023). Generelt indikerer resultatene at kjønnsstereotypier påvirker identifisering og behandling av ADHD-symptomer.
Differensialdiagnostiske utfordringer
Jenter og kvinner får ofte andre diagnoser før de får diagnosen ADHD (Kelly et al., 2024; Klefsjö et al., 2021; Lai et al., 2022; Siddiqui et al., 2024), og har omtrent dobbelt så stor sannsynlighet for å få diagnosen angst og depresjon som gutter og menn med ADHD (Quinn, 2008; C. Skoglund et al., 2024). De behandles oftere enn gutter og menn for angst og depresjon før de vurderes for ADHD (Ginapp et al., 2023; Long & Coats, 2022; Lynch & Davison, 2024; Morgan, 2023). Flere studier indikerer at angst og depresjon kan være sekundære til (ubehandlet) ADHD hos kvinner (Ahmad et al., 2021; Attoe & Climie, 2023; Ginapp et al., 2023; Long & Coats, 2022; Morgan, 2023; Morley & Tyrrell, 2023), og at symptomene på disse lidelsene kan overskygge underliggende ADHD (Blikø, 2008; Taylor et al., 2019). I kvalitative studier er et vanlig funn at behandling for angst og/eller depresjon hadde liten eller ingen effekt, men avtok eller forsvant ved bruk av ADHD-medisiner (Ginapp et al., 2023; Morgan, 2023). I tillegg har borderline personlighetsforstyrrelse og bipolar lidelse type II symptomer (spesielt emosjonell dysregulering og hyperaktivitet) som overlapper med ADHD (Comparelli et al., 2022; Moukhtarian et al., 2021), noe som gjør klinisk vurdering utfordrende.
Emosjonell dysregulering er vanlig blant både gutter og jenter med ADHD (De Ronda et al., 2024; Kahle et al., 2021; Welkie et al., 2021). Selv om disse vanskelighetene har en tendens til å avta med alderen hos gutter, vedvarer eller forverres de ofte hos jenter med ADHD og hos de med subkliniske symptomer (De Ronda et al., 2024; Gilbert et al., 2023). Dette kan øke jenters sårbarhet for depresjon og angst over tid på grunn av vedvarende emosjonell dysregulering (De Ronda et al., 2024; Gilbert et al., 2023; Welkie et al., 2021). Videre tyder noe evidens på at emosjonell dysregulering kan fungere som en indikator på underliggende ADHD (Kahle et al., 2021).
Kvinner med ADHD har en mer kompleks og alvorlig symptomkonstellasjon når ADHD-diagnosen først stilles (Babinski, 2024; Hinshaw et al., 2022), og de har høyere risiko for å utvikle rusproblemer og risikofylt seksuell atferd sammenlignet med menn med ADHD (Castellano-García et al., 2022; El Rasheed et al., 2023; Lai et al., 2022). Videre har kvinner med ADHD høyere risiko for selvskading og selvmordsforsøk sammenlignet med menn med ADHD (Hinshaw et al., 2022; O’Grady & Hinshaw, 2021; C. Skoglund et al., 2024; Todzia-Kornaś et al., 2024; Ward & Curran, 2021).
Maskering av ADHD-symptomer
Å prøve å skjule eller også kompensere for ADHD-symptomene (dvs. maskering) er vanlig blant jenter og kvinner med ADHD (Ceroni et al., 2022; DuMont et al., 2023; Hinshaw et al., 2022; Kelly et al., 2024; Lai et al., 2022; Martin, 2024; Wicherkiewicz & Gambin, 2024). Hensikten med å maskere er for å møte sosiale forventninger, unngå negativ oppmerksomhet og passe bedre inn sosialt. Maskering kan innebære sjekking og kontrollering, forsøke å fremstå oppmerksom, og overdreven forberedelse (Bürger et al., 2024; Ginapp et al., 2023; Long & Coats, 2022; Mansfield & Soni, 2024; Morgan, 2023; Morley & Tyrrell, 2023). Jenter med ADHD bruker kompenserende strategier i større grad enn gutter med ADHD (Hinshaw et al., 2022; Lai et al., 2022; Martin, 2024; Wicherkiewicz & Gambin, 2024), men langvarig maskering øker risikoen for lav selvfølelse, utbrenthet, angst og depresjon, siden maskering krever mye energi og påvirker selvfølelse og identitet (Wicherkiewicz & Gambin, 2024). De fleste tenåringsjenter maskerer eller kompenserer som en sosial tilpasningsstrategi, men for jenter og kvinner med ADHD krever det mer mental innsats og større intensitet, noe som fører til mer trøtthet og stress, og reduserer kognitive ressurser for læring og sosial interaksjon (McKinney et al., 2024).
Diskusjon
Formålet med litteraturgjennomgangen var å undersøke om det finnes faktorer som kan forsinke diagnosen hos jenter med ADHD, og å foreslå strategier, basert på den gjennomgåtte dokumentasjonen, for å håndtere disse faktorene. Resultatene indikerer at oppmerksomhetsvansker er de dominerende symptomene på ADHD hos jenter (Fraticelli et al., 2022; Siddiqui et al., 2024; C. Skoglund et al., 2024), og at de har mindre hyperaktivitet og impulsivitet enn gutter og menn (Hagstrøm et al., 2024; Lai et al., 2022; Martin, 2024). Kjønnsforskjeller i symptomuttrykk kan føre til at jenters ADHD-symptomer blir oversett eller undervurdert (Hinshaw et al., 2022; Lai et al., 2022), eller oppfattet som en annen tilstand, oftest som angst og depresjon (Quinn, 2008; C. Skoglund et al., 2024). I kvalitative studier fremheves maskering som en hovedårsak til at ADHD-symptomer ikke ble oppdaget eller ikke forstått (Mansfield & Soni, 2024; Morley & Tyrrell, 2023). Fordi ADHD-symptomer ser ut til å forverres for mange jenter i puberteten (Mansfield & Soni, 2024; Morley & Tyrrell, 2023), i en tid hvor kravene om uavhengighet øker utover ungdomsårene og inn i ung voksen alder, blir det vanskeligere å skjule symptomer (Lai et al., 2022; Martin, 2024). Dermed ser det ut til at symptomene debuterer i voksen alder, og ADHD blir en mindre plausibel diagnose, ettersom et kriterium for diagnosen er at symptomene må være til stede før fylte 12 år (American Psychiatric Association [APA], 2013).
Antakelsen om at jenter og kvinner med ADHD er underdiagnostiserte, utfordres av statistikk som viser at andelen jenter med ADHD-diagnose har økt markant. Data fra Folkehelserapporten viste at registrerte ADHD-diagnoser hos unge kvinner (16–19 år) doblet seg fra 1,5 % i 2019 til 3,1 % i 2022, langt mer enn for gutter i samme aldersgruppe i samme periode (Bang et al., 2024). Likevel var det i 2022 fortsatt 2,5 ganger flere gutter enn jenter i aldersgruppen 6–11 år registrert med ADHD-diagnose, og totalt var det 38 % flere gutter og menn med ADHD-diagnose for perioden 2010–2022 (Bang et al., 2024). Det er mulig at noe av den økte forekomsten av ADHD som er observert hos gutter sammenlignet med jenter, kan forklares med at de er mer sårbare for å utvikle ADHD, men dette er fortsatt uklart (Arnett et al., 2015; Camara et al., 2022). Alt i alt er det fortsatt grunn til å være oppmerksom på faktorer som kan bidra til forsinket diagnose hos jenter.
Tidlig oppdagelse og diagnose
Offisielle retningslinjer for vurdering av ADHD fremhever at jenter sannsynligvis er underdiagnostisert (Helsedirektoratet, 2022; National Institute for Health and Care Excellence [NICE], 2019). DSM-5 nevner kort at jenter og kvinner primært har oppmerksomhetsvansker (APA, 2013), men det finnes ingen beskrivelser av kjønnsforskjeller i symptomuttrykk, for eksempel at hyperaktivitet hos jenter ofte består av tankekjør, indre rastløshet og uro, og overdreven pratsomhet (Hagstrøm et al., 2024; Hinshaw et al., 2022; Lai et al., 2022; Martin, 2024). Å inkludere kjønnsspesifikke eksempler på symptomuttrykk i diagnostiske manualer og retningslinjer kan hjelpe med å identifisere flere jenter med ADHD. En annen mulighet er å kreve færre symptomer for jenter enn for gutter (Olofsdotter et al., 2023). Dette kan imidlertid gi inntrykk av at jenter og kvinner har en mindre alvorlig form for ADHD, og løser ikke det opprinnelige problemet, som er at symptomvurderingsskjemaene er best til å måle hyperaktivitet (Hagstrøm et al., 2024). En bedre løsning er å utvikle kartleggingsverktøy slik at de blir bedre til å identifisere ADHD-symptomer som er typiske for jenter. For eksempel kan emosjonell dysregulering ved ADHD komme til uttrykk i atferd som overdreven unnskyldning og økte skyldfølelsesresponser, som ikke fanges opp av tradisjonelle symptomsjekklister (Platania et al., 2025).
Diagnostisk overskygging og komorbiditet bidrar til feildiagnostisering av jenter og kvinner med ADHD (Babinski, 2024; Ginapp et al., 2023; Hinshaw et al., 2022). Økt kunnskap om diagnostisk overskygging bidrar til å sikre at flere kan få riktig behandling tidligere og forhindre utvikling av komorbiditet. Selvskading, risikofylt seksuell atferd og rusmisbruk kan være uttrykk for hyperaktivitet og impulsivitet, og kan indikere underliggende ADHD (El Rasheed et al., 2023; Todzia-Kornaś et al., 2024; Ward & Curran, 2021). Samtidig er sammenhengene mellom disse tilstandene og/eller symptomene lite studert, underkommunisert og dårlig forstått (L. B. Skoglund, 2024). Det finnes også for lite kunnskap om kjønnshormoner påvirker debut av ADHD, alvorlighetsgraden av ADHD-symptomer og effekten av ADHD-medisinering hos kvinner (Bürger et al., 2024).
Et nødvendig kriterium for diagnosen er at ADHD-symptomene fører til funksjonell svikt. Ifølge DSM‑5 (APA, 2013) manifesterer dette seg i barndommen som redusert skoleprestasjon og sosial avvisning, og i voksen alder som problemer i arbeidslivet og økte mellommenneskelige konflikter. For jenter som får diagnosen sent, er det imidlertid mange som ikke presterte dårlig på skolen eller hadde atferdsvansker i barndommen (Mansfield & Soni, 2024; Morley & Tyrrell, 2023). Mange rapporterer at de brukte overdrevent mye tid på skolearbeid, planlegging og organisering for å kompensere for sine vanskeligheter (Lynch & Davison, 2024; Morgan, 2023). Maskering av ADHD-symptomer er sannsynligvis en av de viktigste grunnene til at jenter og kvinner med ADHD blir diagnostisert sent og/eller feildiagnostisert. Det vil være nyttig å forstå bedre hvilke kompenserende strategier jenter og kvinner bruker for å maskere symptomer, og hvordan maskering kan vurderes som en del av en diagnostisk prosess. Forskning på maskering ved autisme, som for eksempel Camouflaging Autistic Traits Questionnaire (CAT-Q; Hull et al., 2019), kan gi en metodologisk tilnærming for å studere maskering ved ADHD. Fremskritt innen maskinlæring og kunstig intelligens har vist at det er mulig å utvikle diagnostiske algoritmer som kan redusere kjønnsbias (Neufang et al., 2025), men videre utvikling og validering er nødvendig for klinisk anvendelse. Mer forskning på ADHD-symptomer fra et livsløpsperspektiv virker spesielt relevant for å bedre forstå ADHD-symptomer hos jenter i tenårene og hos unge voksne kvinner, og hvordan symptomene deres varierer og/eller utvikler seg i ulike aldre.
Selv om fokuset for oversikten var jenter og kvinner med ADHD, erkjenner vi at gutter og menn med ADHD-symptomer med overvekt av uoppmerksomhet og konsentrasjonsvansker også er i risiko for underdiagnostisering og feildiagnostisering på grunn av kjønnsatypisk symptompresentasjon og maskering. Dette temaet bør undersøkes nærmere i fremtidige studier.
Begrensninger
Den fleksible, ikke-standardiserte metodikken for artikkelutvelgelse gjør det vanskelig for andre å kopiere denne studien, og fraværet av klart definerte rammeverk for utvelgelse og analyse av studier, kombinert med subjektive vurderinger og tolkninger, kan føre til utvelgelses- og tolkningsbias. Det kan ikke utelukkes at studier og resultater som passer med våre antakelser og perspektiver, har blitt fremhevet i større grad enn andre studier. Vi sporet ikke hvilke referanser som ble hentet gjennom det systematiske søket, versus hvilke som ble lagt til senere for kontekst. Selv om alle siterte studier var relevante for forskningsspørsmålet, bør fremtidige oversikter eksplisitt dokumentere dette skillet for å øke åpenhet og reproduserbarhet. Av plasshensyn har vi ikke inkludert andre viktige hindringer, som lav sosioøkonomisk status eller manglende kapasitet i spesialisthelsetjenesten.
ADHD-konseptet har blitt operasjonalisert og vurdert på ulike måter i de inkluderte studiene, noe som gjør det vanskelig å sammenligne resultater. Mange av de inkluderte studiene har flere metodologiske svakheter som påvirker kunnskapsgrunnlaget for våre konklusjoner. Siden vi ikke systematisk har vurdert kvalitet, betyr dette at studier med høy kvalitet og sterkere evidens ikke nødvendigvis tillegges større vekt enn studier med svakere kvalitet.
Konklusjon
Selv om en større andel jenter og kvinner får diagnosen ADHD i dag enn for ti år siden (Bang et al., 2024), viser resultatene fra vår litteraturgjennomgang at det fortsatt er behov for å øke forståelsen av kjønnsrelaterte forskjeller i ADHD-symptomer. Studien indikerer at forskjeller i symptompresentasjon, skjevhet i henvisning og forståelse av symptomer, komorbiditet og maskering/kompensasjon er sentrale ved ADHD hos kvinner. Økt kunnskap om kjønnsforskjeller i symptomuttrykk, om maskering av symptomer og om diagnostisk overskygging vil kunne sikre at flere jenter med ADHD blir identifisert, undersøkt, diagnostisert og får passende og nødvendig helsehjelp tidligere.
Referanser
Ahmad, S. I., Meza, J. I., Posserud, M.-B., Brevik, E. J., Hinshaw, S. P. & Lundervold, A. J. (2021). Attention-Deficit/Hyperactivity Disorder Symptom Dimensions Differentially Predict Adolescent Peer Problems: Findings from Two Longitudinal Studies. Frontiers in Psychology, 11, 609789. https://doi.org/10.3389/fpsyg.2020.609789
American Psychiatric Association. (2013). Diagnostic and Statistical Manual of Mental Disorders (5th ed.).
Andersen, A. C., Sund, A. M., Thomsen, P. H., Lydersen, S., Haugan, A.-L. J. & Nøvik, T. S. (2024). Executive function measured by BRIEF in adolescents diagnosed and treated for ADHD: Problem profiles and agreement between informants. Child Neuropsychology, 30(1), 45–59. https://doi.org/10.1080/09297049.2023.2174506
Arnett, A. B., Pennington, B. F., Willcutt, E. G., DeFries, J. C. & Olson, R. K. (2015). Sex differences in ADHD symptom severity. Journal of Child Psychology and Psychiatry, and Allied Disciplines, 56(6), 632–639. https://doi.org/10.1111/jcpp.12337
Attoe, D. E. & Climie, E. A. (2023). Miss. Diagnosis: A Systematic Review of ADHD in Adult Women. Journal of Attention Disorders, 27(7), 645–657. https://doi.org/10.1177/10870547231161533
Ayano, G., Demelash, S., Gizachew, Y., Tsegay, L. & Alati, R. (2023). The global prevalence of attention deficit hyperactivity disorder in children and adolescents: An umbrella review of meta-analyses. Journal of Affective Disorders, 339, 860–866. https://doi.org/10.1016/j.jad.2023.07.071
Ayano, G., Tsegay, L., Gizachew, Y., Necho, M., Yohannes, K., Abraha, M., Demelash, S., Anbesaw, T. & Alati, R. (2023). Prevalence of attention deficit hyperactivity disorder in adults: Umbrella review of evidence generated across the globe. Psychiatry Research, 328, 115 449. https://doi.org/10.1016/j.psychres.2023.115449
Babinski, D. E. (2024). Sex Differences in ADHD: Review and Priorities for Future Research. Current Psychiatry Reports, 26(4), 151–156. https://doi.org/10.1007/s11920–024–01492–6
Bang, L., Furu, K., Handal, M., Torgersen, L., Stavenes Støle, H., Surén, P., Odsbu, I. & Hartz, I. (2024). Folkehelserapporten. Psykiske plager og lidelser hos barn og unge. https://www.fhi.no/he/fr/folkehelserapporten/psykisk-helse/psykisk-helse-hos-barn-og-unge/
Beheshti, A., Chavanon, M.-L., Schneider, S. & Christiansen, H. (2021). ADHD overdiagnosis and the role of patient gender among Iranian psychiatrists. BMC Psychiatry, 21(1), 514. https://doi.org/10.1186/s12888–021–03525–3
Blikø, I. K. K. (2008). ADHD hos voksne: En undersøkelse av diagnostikk, komorbiditet og problembelastning [ADHD in adults: An examination of diagnostics, comorbidity and problem loading]. Tidsskrift for Norsk psykologforening, 45(5), 536–544. https://www.psykologtidsskriftet.no/artikkel/2008as04ae-ADHD-hos-voksne-En-undersokelse-av-diagnostikk-komorbiditet-og-problembelastning
Bürger, I., Erlandsson, K. & Borneskog, C. (2024). Perceived associations between the menstrual cycle and Attention Deficit Hyperactivity Disorder (ADHD): A qualitative interview study exploring lived experiences. Sexual & Reproductive Healthcare, 40, 100 975. https://doi.org/10.1016/j.srhc.2024.100975
Camara, B., Padoin, C. & Bolea, B. (2022). Relationship between sex hormones, reproductive stages and ADHD: A systematic review. Archives of Women’s Mental Health, 25(1), 1–8. https://doi.org/10.1007/s00737–021–01181-w
Castellano-García, F., Benito, A., Jovani, A., Fuertes-Sáiz, A., Marí-Sanmillán, M. I. & Haro, G. (2022). Sex Differences in Substance Use, Prevalence, Pharmacological Therapy, and Mental Health in Adolescents with Attention-Deficit/Hyperactivity Disorder (ADHD). Brain Sciences, 12(5), 590. https://doi.org/10.3390/brainsci12050590
Ceroni, M., Rossi, S., Zerboni, G., Biglia, E., Soldini, E., Izzo, A., Morellini, L. & Sacco, L. (2022). Attentive-executive functioning and compensatory strategies in adult ADHD: A retrospective case series study. Frontiers in Psychology, 13, 1015102. https://doi.org/10.3389/fpsyg.2022.1015102
Comparelli, A., Polidori, L., Sarli, G., Pistollato, A. & Pompili, M. (2022). Differentiation and comorbidity of bipolar disorder and attention deficit and hyperactivity disorder in children, adolescents, and adults: A clinical and nosological perspective. Frontiers in Psychiatry, 13, 949375. https://doi.org/10.3389/fpsyt.2022.949375
De Ronda, A. C., Rice, L., Zhao, Y., Rosch, K. S., Mostofsky, S. H. & Seymour, K. E. (2024). ADHD-related sex differences in emotional symptoms across development. European Child & Adolescent Psychiatry, 33(5), 1419–1432. https://doi.org/10.1007/s00787–023–02251–3
De Rossi, P., Pretelli, I., Menghini, D., D’Aiello, B., Di Vara, S. & Vicari, S. (2022). Gender-Related Clinical Characteristics in Children and Adolescents with ADHD. Journal of Clinical Medicine, 11(2), 385. https://doi.org/10.3390/jcm11020385
Derks, E. M., Hudziak, J. J. & Boomsma, D. I. (2007). Why More Boys Than Girls With ADHD Receive Treatment: A Study of Dutch Twins. Twin Research and Human Genetics, 10(5), 765–770. https://doi.org/10.1375/twin.10.5.765
DuMont, M., Agostinis, A., Singh, K., Swan, E., Buttle, Y. & Tropea, D. (2023). Sex representation in neurodegenerative and psychiatric disorders’ preclinical and clinical studies. Neurobiology of Disease, 184, 106 214. https://doi.org/10.1016/j.nbd.2023.106214
El Rasheed, A. H., Abd El Moneam, M. H. E.-D., Tawfik, F., Farid, R. W. M. & Elrassas, H. (2023). Risk behaviors in substance use disorder in a sample of Egyptian female patients with or without symptoms of attention-deficit hyperactivity disorder. Middle East Current Psychiatry, 30(1), 18. https://doi.org/10.1186/s43045–023–00295–4
Eng, A. G., Phan, J. M., Shirtcliff, E. A., Eisenlohr-Moul, T. A., Goh, P. K. & Martel, M. M. (2023). Aging and Pubertal Development Differentially Predict Symptoms of ADHD, Depression, and Impairment in Children and Adolescents: An Eight-Year Longitudinal Study. Research on Child and Adolescent Psychopathology, 51(6), 819–832. https://doi.org/10.1007/s10802–023–01030–7
Faheem, M., Akram, W., Akram, H., Khan, M. A., Siddiqui, F. A. & Majeed, I. (2022). Gender-based differences in prevalence and effects of ADHD in adults: A systematic review. Asian Journal of Psychiatry, 75, 103 205. https://doi.org/10.1016/j.ajp.2022.103205
Fraticelli, S., Caratelli, G., De Berardis, D., Ducci, G., Pettorruso, M., Martinotti, G., Di Cesare, G. & di Giannantonio, M. (2022). Gender differences in attention deficit hyperactivity disorder: An update of the current evidence. Rivista Di Psichiatria, 57(4), 159–164. https://doi.org/10.1708/3855.38380
Fuermaier, A. B. M., Tucha, L., Butzbach, M., Weisbrod, M., Aschenbrenner, S. & Tucha, O. (2021). ADHD at the workplace: ADHD symptoms, diagnostic status, and work-related functioning. Journal of Neural Transmission, 128(7), 1021–1031. https://doi.org/10.1007/s00 702–021–02309-z
Furzer, J., Dhuey, E. & Laporte, A. (2022). ADHD misdiagnosis: Causes and mitigators. Health Economics, 31(9), 1926–1953. https://doi.org/10.1002/hec.4555
Garb, H. N. (2021). Race bias and gender bias in the diagnosis of psychological disorders. Clinical Psychology Review, 90, 102 087. https://doi.org/10.1016/j.cpr.2021.102087
Gilbert, M., Boecker, M., Reiss, F., Kaman, A., Erhart, M., Schlack, R., Westenhöfer, J., Döpfner, M. & Ravens-Sieberer, U. (2023). Gender and Age Differences in ADHD Symptoms and Co-occurring Depression and Anxiety Symptoms Among Children and Adolescents in the BELLA Study. Child Psychiatry & Human Development. https://doi.org/10.1007/s10578–023–01622-w
Ginapp, C. M., Greenberg, N. R., MacDonald-Gagnon, G., Angarita, G. A., Bold, K. W. & Potenza, M. N. (2023). «Dysregulated not deficit»: A qualitative study on symptomatology of ADHD in young adults. PLOS ONE, 18(10), e0 292 721. https://doi.org/10.1371/journal.pone.0292721
Hagstrøm, J., Nielsen, T., Sørensen, M. E., Aagaard, K., Arendt Rasmussen, M., Rosenberg, J. B., Mohammadzadeh, P., Sevelsted, A., Hernández-Lorca, M., Fagerlund, B., Rydkjær, J., Pagsberg, A. K., Kaufman, J., Ebdrup, B. H., Bilenberg, N. & Jepsen, J. R. M. (2024). Dimensional profiling of psychopathology in children and adolescents based on the K-SADS-PL and an analysis of the construct validity of two ADHD symptom dimensions. Nordic Journal of Psychiatry, 78(1), 71–78. https://doi.org/10.1080/08039488.2023.2262997
Hansen, A. H., Halvorsen, P. A., Ringberg, U. & Førde, O. H. (2012). Socio-economic inequalities in health care utilisation in Norway: A population based cross-sectional survey. BMC Health Services Research, 12(1), 336. https://doi.org/10.1186/1472–6963–12–336
Hartung, C. M. & Lefler, E. K. (2019). Sex and gender in psychopathology: DSM–5 and beyond. Psychological Bulletin, 145(4), 390–409. https://doi.org/10.1037/bul0000183
Helsedirektoratet. (2022). ADHD/Hyperkinetisk forstyrrelse – Nasjonal faglig retningslinje for utredning, behandling og oppfølging. https://www.helsedirektoratet.no/retningslinjer/adhd
Hinshaw, S. P., Nguyen, P. T., O’Grady, S. M. & Rosenthal, E. A. (2022). Annual Research Review: Attention‐deficit/hyperactivity disorder in girls and women: underrepresentation, longitudinal processes, and key directions. Journal of Child Psychology and Psychiatry, 63(4), 484–496. https://doi.org/10.1111/jcpp.13480
Hull, L., Mandy, W., Lai, M.-C., Baron-Cohen, S., Allison, C., Smith, P. & Petrides, K. V. (2019). Development and Validation of the Camouflaging Autistic Traits Questionnaire (CAT-Q). Journal of Autism and Developmental Disorders, 49(3), 819–833. https://doi.org/10.1007/s10803-018-3792-6
Kahle, S., Mukherjee, P., Dixon, J. F., Leibenluft, E., Hinshaw, S. P. & Schweitzer, J. B. (2021). Irritability Predicts Hyperactive/Impulsive Symptoms Across Adolescence for Females. Research on Child and Adolescent Psychopathology, 49(2), 185–196. https://doi.org/10.1007/s10802–020–00723–7
Kakuszi, B., Bitter, I. & Czobor, P. (2018). Suicidal ideation in adult ADHD: Gender difference with a specific psychopathological profile. Comprehensive Psychiatry, 85, 23–29. https://doi.org/10.1016/j.comppsych.2018.06.003
Kelly, C., Martin, R., Taylor, R. & Doherty, M. (2024). Recognising and responding to physical and mental health issues in neurodivergent girls and women. British Journal of Hospital Medicine, 85(4), 1–12. https://doi.org/10.12968/hmed.2023.0337
Klefsjö, U., Kantzer, A. K., Gillberg, C. & Billstedt, E. (2021). The road to diagnosis and treatment in girls and boys with ADHD – gender differences in the diagnostic process. Nordic Journal of Psychiatry, 75(4), 301–305. https://doi.org/10.1080/08039488.2020.1850859
Lai, M.-C., Lin, H.-Y. & Ameis, S. H. (2022). Towards equitable diagnoses for autism and attention-deficit/hyperactivity disorder across sexes and genders. Current Opinion in Psychiatry, 35(2), 90–100. https://doi.org/10.1097/YCO.0000000000000770
Lau, T. W. I., Lim, C. G., Acharryya, S., Lim-Ashworth, N., Tan, Y. R. & Fung, S. S. D. (2021). Gender differences in externalizing and internalizing problems in Singaporean children and adolescents with attention-deficit/hyperactivity disorder. Child and Adolescent Psychiatry and Mental Health, 15(1), 3. https://doi.org/10.1186/s13034–021–00356–8
Lee, J., Lee, S. I., Lee, Y. M. & Hong, Y. H. (2023). Prevalence of Attention Deficit Hyperactivity Disorder in Girls With Central Precocious Puberty. Journal of Attention Disorders, 27(13), 1460–1466. https://doi.org/10.1177/10870547231180116
Lin, H.-Y., Chiu, E.-C., Hsieh, H.-C. & Wang, P.-J. (2023). Gender Differences in Auditory and Visual Attentional Performance in Children with and without ADHD. Archives of Clinical Neuropsychology, 38(6), 891–903. https://doi.org/10.1093/arclin/acad019
Long, N. & Coats, H. (2022). The need for earlier recognition of attention deficit hyperactivity disorder in primary care: A qualitative meta-synthesis of the experience of receiving a diagnosis of ADHD in adulthood. Family Practice, 39(6), 1144–1155. https://doi.org/10.1093/fampra/cmac038
Loyer Carbonneau, M., Demers, M., Bigras, M. & Guay, M.-C. (2021). Meta-Analysis of Sex Differences in ADHD Symptoms and Associated Cognitive Deficits. Journal of Attention Disorders, 25(12), 1640–1656. https://doi.org/10.1177/1087054720923736
Lynch, A. & Davison, K. (2024). Gendered expectations on the recognition of ADHD in young women and educational implications. Irish Educational Studies, 43(1), 61–81. https://doi.org/10.1080/03323315.2022.2032264
Mansfield, E. M. G. & Soni, A. (2024). ‘I have it, so I understand it, I feel it’: The secondary school experiences of adolescent females with ADHD in England. Journal of Research in Special Educational Needs, 24(3), 681–695. https://doi.org/10.1111/1471–3802.12660
Martin, J. (2024). Why are females less likely to be diagnosed with ADHD in childhood than males? The Lancet Psychiatry, 11(4), 303–310. https://doi.org/10.1016/S2215–0366(24)00010–5
Martínez-Jaime, M. M., Reyes-Morales, H., Peyrot-Negrete, I. & Barrientos-Álvarez, M. S. (2024). Access to early diagnosis for attention-deficit/hyperactivity disorder among children and adolescents in Mexico City at specialized mental health services. BMC Health Services Research, 24(1), 599. https://doi.org/10.1186/s12913–024–11022-y
McKinney, A., O’Brien, S., Maybin, J. A., Chan, S. W. Y., Richer, S. & Rhodes, S. (2024). Camouflaging in neurodivergent and neurotypical girls at the transition to adolescence and its relationship to mental health: A participatory methods research study. JCPP advances, 4(4), e12 294. https://doi.org/10.1002/jcv2.12294
Morgan, J. (2023). Exploring women’s experiences of diagnosis of ADHD in adulthood: A qualitative study. Advances in Mental Health, 1–15. https://doi.org/10.1080/18387357.2023.2268756
Morley, E. & Tyrrell, A. (2023). Exploring Female Students’ Experiences of ADHD and its Impact on Social, Academic, and Psychological Functioning. Journal of Attention Disorders, 27(10), 1129–1155. https://doi.org/10.1177/10870547231168432
Moukhtarian, T. R., Reinhard, I., Moran, P., Ryckaert, C., Skirrow, C., Ebner-Priemer, U. & Asherson, P. (2021). Comparable emotional dynamics in women with ADHD and borderline personality disorder. Borderline personality disorder and emotion dysregulation, 8(1), 6. https://doi.org/10.1186/s40479-021-00144-y
Mphahlele, R. M., Meyer, A. & Pillay, B. J. (2022). Working memory and set-shifting in school-aged children classified as having attention-deficit hyperactivity disorder. South African Journal of Psychiatry, 28. https://doi.org/10.4102/sajpsychiatry.v28i0.1729
Mphahlele, R. M., Pillay, B. J. & Meyer, A. (2023). Symptoms of oppositional defiant disorder, conduct disorder and anger in children with ADHD. South African Journal of Education, 43(1), 1–14. https://doi.org/10.15 700/saje.v43n1a2136
National Institute for Health and Care Excellence. (2019, 13. september). Attention deficit hyperactivity disorder: Diagnosis and management (NICE guideline NG87). https://www.nice.org.uk/guidance/ng87
Neufang, S., Li, F., Akhrif, A. & Beyan, O. D. (2025). Toward a fair, gender-debiased classifier for the diagnosis of attention deficit/hyperactivity disorder- a Machine-Learning based classification study. BMC medical informatics and decision making, 25(1), 290. https://doi.org/10.1186/s12911-025-03126-0
Nøvik, T. S., Hervas, A., Ralston**, S. J., Dalsgaard, S., Rodrigues Pereira, R., Lorenzo, M. J. & ADORE Study Group*. (2006). Influence of gender on Attention-Deficit/Hyperactivity Disorder in Europe – ADORE. European Child & Adolescent Psychiatry, 15(S1), i15–i24. https://doi.org/10.1007/s00787-006-1003-z
O’Grady, S. M. & Hinshaw, S. P. (2021). Long-term outcomes of females with attention-deficit hyperactivity disorder: Increased risk for self-harm. The British Journal of Psychiatry, 218(1), 4–6. https://doi.org/10.1192/bjp.2020.153
Ohan, J. L. & Johnston, C. (2005). Gender Appropriateness of Symptom Criteria for Attention-Deficit/Hyperactivity Disorder, Oppositional-Defiant Disorder, and Conduct Disorder. Child Psychiatry and Human Development, 35(4), 359–381. https://doi.org/10.1007/s10578-005-2694-y
Olofsdotter, S., Fernández-Quintana, Á., Sonnby, K. & Vadlin, S. (2023). Clinical utility of new cut-off scores for the world health organization ADHD self-report scale among adolescents in psychiatric outpatient care. International Journal of Clinical and Health Psychology, 23(4), 100391. https://doi.org/10.1016/j.ijchp.2023.100391
Olsson, Å. (2023). Teachers’ gendered perceptions of attention deficit hyperactivity disorder – a literature review. European Journal of Special Needs Education, 38(3), 303–316. https://doi.org/10.1080/08856257.2022.2076476
Platania, N. M., Starreveld, D. E. J., Wynchank, D., Beekman, A. T. F. & Kooij, S. (2025). Bias by gender: exploring gender-based differences in the endorsement of ADHD symptoms and impairment among adult patients. Frontiers in global women’s health, 6, 1 549 028. https://doi.org/10.3389/fgwh.2025.1549028
Porto, T. I., Murgo, C. S. & Souza, A. P. D. (2024). Prevalence and Correlations Between ADHD and Burnout Dimensions in Brazilian University Students. Paidéia (Ribeirão Preto), 34, e3413. https://doi.org/10.1590/1982–4327e3413
Quinn, P. O. (2008). Attention-deficit/hyperactivity disorder and its comorbidities in women and girls: An evolving picture. Current Psychiatry Reports, 10(5), 419–423. https://doi.org/10.1007/s11920–008–0067–5
Siddiqui, U., Conover, M. M., Voss, E. A., Kern, D. M., Litvak, M. & Antunes, J. (2024). Sex Differences in Diagnosis and Treatment Timing of Comorbid Depression/Anxiety and Disease Subtypes in Patients With ADHD: A Database Study. Journal of Attention Disorders, 28(10), 1347–1356. https://doi.org/10.1177/10870547241251738
Skoglund, C., Sundström Poromaa, I., Leksell, D., Ekholm Selling, K., Cars, T., Giacobini, M., Young, S. & Kopp Kallner, H. (2024). Time after time: Failure to identify and support females with ADHD – a Swedish population register study. Journal of Child Psychology and Psychiatry, 65(6), 832–844. https://doi.org/10.1111/jcpp.13920
Skoglund, L. B. (2024). ADHD Girls to Women: Getting on the Radar. Jessica Kingsley Publishers. ISBN: 9781805010548.
Slobodin, O. & Davidovitch, M. (2019). Gender Differences in Objective and Subjective Measures of ADHD Among Clinic-Referred Children. Frontiers in Human Neuroscience, 13, 441. https://doi.org/10.3389/fnhum.2019.00441
Taylor, M. J., Lichtenstein, P., Larsson, H., Anckarsäter, H., Greven, C. U. & Ronald, A. (2016). Is There a Female Protective Effect Against Attention-Deficit/Hyperactivity Disorder? Evidence From Two Representative Twin Samples. Journal of the American Academy of Child & Adolescent Psychiatry, 55(6), 504–512.e2. https://doi.org/10.1016/j.jaac.2016.04.004
Taylor, M.J., Larsson, H., Gillberg, C., Lichtenstein, P. and Lundström, S. (2019), Investigating the childhood symptom profile of community-based individuals diagnosed with attention-deficit/hyperactivity disorder as adults. J Child Psychol Psych, 60: 259–266. https://doi.org/10.1111/jcpp.12988
Todzia-Kornaś, A., Szczegielniak, A. & Gondek, T. M. (2024). Suicidality and nonsuicidal self-injury in females diagnosed with attention-deficit hyperactivity disorder—A narrative review. Current Opinion in Psychiatry, 37(1), 38–42. https://doi.org/10.1097/YCO.0000000000000908
Ward, J. H. & Curran, S. (2021). Self‐harm as the first presentation of attention deficit hyperactivity disorder in adolescents. Child and Adolescent Mental Health, 26(4), 303–309. https://doi.org/10.1111/camh.12471
Welkie, J., Babinski, D. E. & Neely, K. A. (2021). Sex and Emotion Regulation Difficulties Contribute to Depression in Young Adults With Attention-Deficit/Hyperactivity Disorder. Psychological Reports, 124(2), 596–610. https://doi.org/10.1177/0033294120918803
Wicherkiewicz, F. & Gambin, M. (2024). Relations Between Social Camouflaging, Life Satisfaction, and Depression Among Polish Women with ADHD. Journal of Autism and Developmental Disorders. https://doi.org/10.1007/s10803–024–06410–6
Williamson, D. & Johnston, C. (2015). Gender differences in adults with attention-deficit/hyperactivity disorder: A narrative review. Clinical Psychology Review, 40, 15–27. https://doi.org/10.1016/j.cpr.2015.05.005
Young, S., Adamo, N., Ásgeirsdóttir, B. B., Branney, P., Beckett, M., Colley, W., Cubbin, S., Deeley, Q., Farrag, E., Gudjonsson, G., Hill, P., Hollingdale, J., Kilic, O., Lloyd, T., Mason, P., Paliokosta, E., Perecherla, S., Sedgwick, J., Skirrow, C., … Woodhouse, E. (2020). Females with ADHD: An expert consensus statement taking a lifespan approach providing guidance for the identification and treatment of attention-deficit/ hyperactivity disorder in girls and women. BMC Psychiatry, 20(1), 404. https://doi.org/10.1186/s12888–020–02707–9
